Стрептококк агалактия антибиотики
Содержание:
Часть микрофлоры организма составляют условно-патогенные бактерия, такие как стрептококки группы В рода агалактия. В норме они присутствуют в теле человека в низких концентрациях, не оказывая влияния на работу его органов и систем. Воспаление начинается при их интенсивном размножении, под воздействием внешних или внутренних провоцирующих факторов (изменения гормонального фона, падение иммунитета).
Что такое стрептококк агалактия
Группа условно-патогенных бактерий, называемая стрептококками, в небольших концентрациях может присутствовать в организме человека, не вызывая развития инфекции или воспаления. Все микроорганизмы рода Streptococcus по характеру роста на питательных средах подразделяют на гемолитические, негемолитические и зеленящие. Стрептококки из рода агалактия (Streptococcus agalactiae) относятся к грамположительным бета-гемолитическим стрептококкам группы В.
Бактерия попадает в организм после начала половой жизни, обитает во влагалище, прямой кишке, урогенитальном тракте и носоглотке. Существует риск заражения ребенка от инфицированной матери во время родоразрешения или незадолго до его начала). Показателями нормы считают концентрации не более 10 в 4 степени КОЕ/мл. Инфекции, вызываемые стрептококками этого типа при росте их концентраций, особенно опасны для новорожденных и людей пожилого возраста, для которых они чреваты уросепсисом, перитонитом и пневмонией, инфекциями костей и кожи.
Пути и условия инфицирования
К основным путям попадания бактерии рода агалактия в организм относят половой, бытовой, воздушно-капельный, пищевой, и пренатальный или интранатальный (от матери к новорожденному). Активное размножение стрептококков происходит на фоне нарушения баланса нормальной микрофлоры из-за ряда следующих факторов:
- ослабление иммунитета;
- нарушение правил интимной личной гигиены;
- регулярные спринцевания (у женщин);
- гормональные сбои;
- ношение нижнего белья из синтетических тканей;
- незащищенный сексуальный контакт.
Стрептококк агалактия у мужчин активизируется либо после секса без использования презерватива, либо на фоне дисбактериоза кишечника после антибиотикотерапии или в следствие влияния иных факторов. После первоначального инфицирования носитель становится способен передавать бактерию возбудителя своим половым партнерам (самый распространенный путь передачи инфекции).
Отдельную группу риска представляют собой новорожденные. По статистике, носителями стрептококка Agalactiae является около 30% всех здоровых женщин, у которых во время беременности на фоне гормональных изменений могут обостряться вызываемые патогенным микроорганизмом инфекции (циститы, уретриты и др.). Угроза заражения ребенка растет при следующих обстоятельствах:
- возраст матери старше 20 лет;
- аборты или выкидыши в медицинском анамнезе матери;
- преждевременные роды (до 37 недели);
- амнионит;
- хроническая инфекция мочеполовых путей;
- задержка внутриутробного развития;
- лихорадочный синдром во время родов.

Механизм воздействия на организм
Микроорганизмы типа агалактия при интенсивном размножении вызывают инфекционные заболевания мочеполовой системы, сопровождающиеся воспалительным процессом. Активность бактерии сопровождается выделением следующих соединений и токсичных веществ:
- Некротоксинов и летальных токсинов, провоцирующих некроз тканей.
- Лейкоцидина, разрушающего клеточный иммунитет.
- Стрептолизина, способствующего разрушению тканей.
- Амилаза, гиалуронидаза, протеиназа, способствующие распространению стрептококковой инфекции.

Симптомы увеличения концентрации стрептококка агалактии
Бактерия стрептококк агалактия в моче или влагалищном мазке в увеличенных концентрациях свидетельствует о текущем воспалительном инфекционном процессе. В зависимости от типа инфекции, проявляется характерная симптоматика:
- При инфицировании мочевыделительных путей – зуд или жжение в области половых органов, цервикального канала, учащенные болезненные мочеиспускания, отечность и покраснение половых губ или анальных складок, боли в нижней части живота, выделения из мочеиспускательного канала.
- При стрептококковом тонзиллите (ангине), фарингите и др. бактериальных инфекциях дыхательных путей – лихорадка, признаки тяжелой общей интоксикации, поражение слизистых.
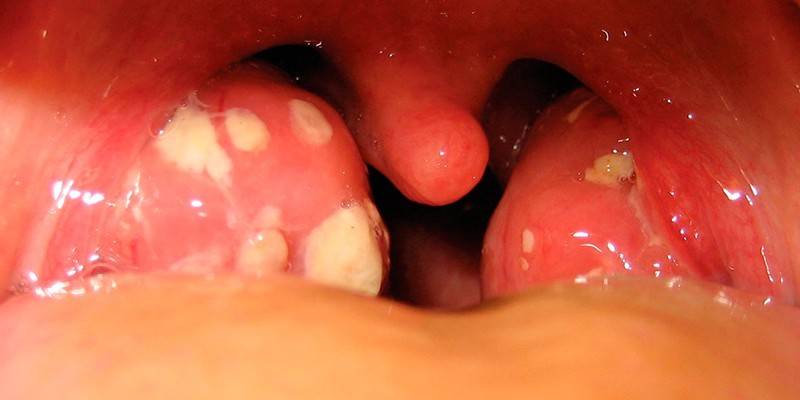
Чем опасен стрептококк агалактия при беременности
Согласно статистике, стрептококки в мазке у женщин почти в 40% случаев обнаруживаются во время беременности. На фоне сниженного иммунитета максимально активное размножение агалактии наблюдается на 33-37 неделе, поэтому на этих сроках обязательно назначаются анализы для выявления возбудителя и его обезвреживания (при необходимости). Факторами, увеличивающими риск инфицирования, являются:
- обнаружения стрептококков этой группы в моче;
- диагностированная угроза преждевременных родов;
- диагностирование стрептококковой инфекции у предыдущих детей.
У беременной женщины агалактии могут вызывать воспаления мочеполовой системы, легких, спровоцировать следующие опасные осложнения беременности и родовой деятельности:
- эндометрит (воспаление внутренней оболочки матки);
- преждевременное отхождение околоплодных вод;
- хориоамнионит (воспаление плодных оболочек);
- выкидыш на любом сроке;
- преждевременное родоразрешение;
- сепсис, менингит, эндокардит(воспаление внутренней оболочки сердца) у новорожденного.
Диагностика
Обнаруживается стрептококк агалактия в мазке из влагалища, уретры или прямой кишки, который может быть назначен при обнаружении кокковой флоры в анализе мочи. После обследования биоматериала методом лабораторной микроскопии проводят посев на питательную среду, помогающий точно идентифицировать тип бактериального заражения, степень концентрации микроорганизмов и их устойчивость к антибактериальным препаратам.
Дополнительно назначаемыми анализами являются скрининг-тесты: ИФА (иммуноферментный анализ) и метод ПЦР (полимеразно-цепной реакции). Остальные лабораторные и инструментальные методы диагностики (общий и биохимический анализ крови, мочи, УЗИ и пр.) назначаются для выявления заболеваний, развитие которых вызвано активным размножением Streptococcus agalactiae.
Лечение streptococcus agalactiae
Необходимость медикаментозного лечения возникает при обнаружении концентраций стрептококков этой группы до 10 в четвертой степени КОЕ/мл и выше, даже если инфекция протекает скрыто. При воспалении мочеполовых органов терапию проходят оба половых партнера, при инфекции смешанного типа возможен прием антибиотиков разных фармакологических групп, при хронической форме заболевания пациенту с острой стадией болезни рекомендован прием иммуностимуляторов, ферментов, прохождение курса физиотерапии.
В зависимости от типа инфекции антибактериальные препараты назначаются в форме средств для перорально приема или в иных лекарственных формах (например, вагинальные таблетки или свечи Флуомизин, Тержинан, Гексикон,). Активность по отношению к агалактии проявляют пенициллины (Оксациллин, аминопенициллины), макролиды (Эритромицин) и Цефалоспорины (Цефазолин).
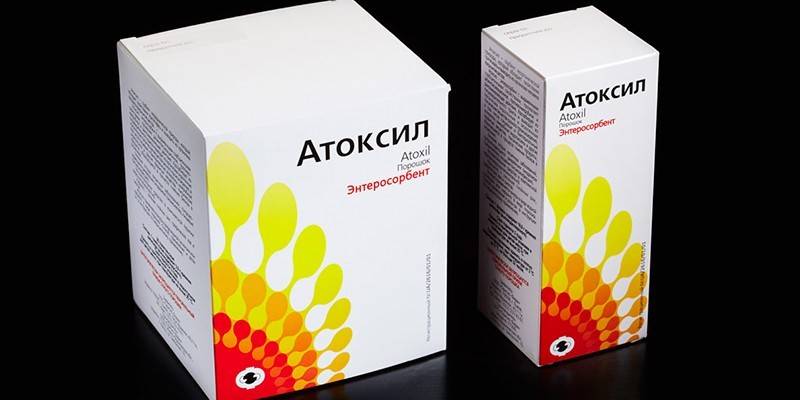
Если существует опасность заражения ребенка во время родов, матери назначаются внутривенные инъекции, проводимые прямо при родоразрешении, может рекомендоваться антибактериальная санация родовых путей перед родами. После курса антибиотиков и выведения бактерии требуется терапия с применение пробиотиков или энтеросорбентов (например, Атоксила) для восстановления естественной нормальной микрофлоры кишечника.
Профилактика
К профилактическим мерам предотвращения стрептококкового заражение является соблюдение правил личной гигиены и безопасности половых контактов, мероприятия по поддержанию естественного иммунитета, нормального баланса микрофлоры:
- полноценное питание;
- активный образ жизни, занятия спортом;
- здоровый режим дня;
- прием витаминов;
- закаливание организма, избегание переохлаждения;
- полноценный отдых;
- отказ от вредных привычек.

Микрофлора влагалища включает разнообразные микроорганизмы, в том числе патологические. Они не влияют на состояние здоровой женщины, но могут активизироваться в условиях сниженного иммунитета. Состав микрофлоры определяет состояние нормы и патологии. Когда в мазке из цервикального канала выявляют большое количество условно-патогенной флоры, это указывает на развитие воспалительного процесса. К такой флоре относят стрептококк агалактия.

Стрептококк в микрофлоре влагалища
Большая часть от нормальной флоры влагалища – палочки лактобактерий. К условно-патогенной флоре относят стрептококки, стафилококки, кандиды, гарднереллы, уреаплазмы и микоплазмы. Если количество этих микроорганизмов не превышает норму, состояние влагалища будет удовлетворительным.
Одним из возбудителей неспецифического воспаления выступает стрептококк агалактия. Группа стрептококков включает большое количество разных микроорганизмов схожих по морфологическим признакам. По типу роста на питательной среде различают гемолитические, негемолитические и зеленящие микроорганизмы.
В среде влагалища встречаются стрептококки групп В и D, а также зеленящие. Агалактия – бета-гемолитический стрептококк из группы В. Норма стрептококков составляет 10 в 4 степени КОЕ/мл.
Заселение стрептококков в среду влагалища происходит в пубертатный период, особенно в начале половой жизни. Возможно и самозаражение из анальных складок, если во время подмывания направлять движения от анального отверстия.
Группы риска:
- женщины, которые перенесли преждевременные роды;
- повышение температуры во время родов;
- безводный промежуток более 18 часов;
- рождение недоношенного ребенка;
- младенцы с недостаточным весом;
- кесарево сечение;
- наличие бактерий в моче.
Во время родов женщина может инфицировать новорожденного. Стрептококки передаются также бытовым путем через предметы гигиены общего пользования. Мужчина может инфицироваться во время орального или анального контакта.
Когда нарушается баланс микрофлоры влагалища
Пока стрептококков в среде влагалища мало, преобладают лактобактерии. В большом количестве они могут подавлять рост условно-патогенной флоры и защищать от воспаления. Стрептококк активизируется при дисбалансе микрофлоры влагалища.
Причины нарушения баланса микрофлоры:
- гормональные изменения;
- ослабление иммунитета;
- несоблюдение правил личной гигиены;
- спринцевание;
- тяжелые системные патологии (сахарный диабет).
Во время беременности воспаление развивается сразу из-за двух факторов (иммунитет и гормоны). Повышение уровня прогестерона негативно сказывается на местном иммунитете, что необходимо для сохранения беременности. Однако на этом фоне нередко обостряются латентные инфекции мочеполовой системы.
Мужчина инфицируются во время незащищенного полового акта. Он становится носителем и передает стрептококк своим половым партнерам.

Симптоматика стрептококка агалактия
Агалактия не дает выраженную симптоматику, отсутствует воспалительная реакция во влагалище. Возбудитель начинает действовать в уретре, поднимаясь выше по мочеполовым органам. Возникают симптомы цистита: боль и жжение в процессе мочеиспускания, частые позывы с выделением небольшого объема мочи, чувство неполного опорожнения. При остром цистите также ухудшается общее состояние, больной чувствует слабость и головные боли.
Диагностика
Выявить высокую концентрацию стрептококка можно в ходе планового обследования. Мазки из цервикального канала у беременных берут в плановом порядке. Исследование помогает оценить степень чистоты влагалища и выявить первые отклонения.
Когда в мазке выявляют переизбыток кокковой флоры, проводят культуральное исследование. Это основной метод диагностики инфекций, который использует жидкие или плотные питательные среды. Иногда к ним добавляют специальные вещества, подавляющие рост других микроорганизмов, за счет чего стрептококк выделяется на 50% активнее.
Для более точной диагностики отделяемое берут из разных участков аноректальной области влагалища. Результат 10 в 3-4 степени КОЕ/мл может быть вариантом нормы, поэтому интерпретировать результаты должен врач.
Стрептококк агалактия очень часто выявляют у новорожденных, поэтому разработаны специальные скрининг-тесты с определением антигенов микроорганизма. Латекс-агглютинация, коагглютинация и иммуноферментный анализ делаются быстро, но имеют свои недостатки. Чувствительность тестов снижается в родах, если использовать отделяемое с околоплодными водами и кровью.
Эффективна и ПЦР -диагностика, которая позволяет выявить стрептококк в моче, среде влагалища и даже коже новорожденного. В лаборатории определяют ДНК возбудителя, а лучшие специалисты могут также оценить гены вирулентности (способность инфекционного агента заражать определенный организм). К недостаткам ПЦР-диагностики можно отнести невозможность выявить живых возбудителей и оценить их устойчивость к разным антибиотикам.
Беременным ПЦР-исследование показано на 35-37 неделях. Тест определяет качественные и количественные показатели стрептококка. Выявление большой концентрации стрептококка указывает на большую вероятность заражения ребенка тяжелой формой.
Как проводят лечения стрептококка до и во время беременности
Схему лечения стрептококка агалактия выбираются в зависимости от состояния пациентки. Если болезнь протекает латентно, а женщина не планирует детей, можно ограничиться местной терапией. Когда пациента планирует беременность, лечение стрептококка начинают только после проявления симптоматики.
Беременные, у которых нет выраженных симптомов, должны наблюдаться у врача и пройти повторное обследование на 35 неделе. Во время лактации назначают местное лечение до исчезновения симптомов. Пероральные антибиотики не назначают, поскольку они попадают в грудное молоко.

Тактика лечения:
- Женщина планирует беременность. Терапию назначают только при вагинальном дискомфорте. Если выраженных симптомов инфекции нет, зачатие и вынашивание не запрещаются.
- Женщина не планирует беременность и имеет симптомы. Если посев мочи не содержит возбудители, назначают местное лечение для устранения симптоматики.
- Беременная с выявленным стрептококком в мазке или бакпосеве. Если стрептококк обнаружили на раннем сроке и нет признаков воспаления, назначают повторное обследование на 34-35 неделе. Терапию проводят перед родами или в родах (не менее, чем за 4 часа до родоразрешения). Женщине вводят антибиотики пенициллинового ряда, цефалоспорины или макролиды. Проводить терапию за несколько недель до родов нецелесообразно: стрептококк заселит слизистую влагалища после окончания лечения.
- Период лактации. Во время кормления лечение антибиотиками может быть опасно для ребенка, поэтому отдают предпочтение местному воздействию. Обычно используют свечи Гексикон с хлоргексидином по 1-2 в день на протяжении недели. После какой-нибудь вагинальный препарат с лактобактериями, чтобы восстановить микрофлору.
Обычно лечение начинают с Нитрофурантоина, который отличается универсальным действием. Если имеются стрептококки группы В, назначают Ампициллин, так как он накапливается в слизистой влагалища. Это позволяет осуществить профилактику заражения новорожденного.
Терапию стрептококка проводят с применением антибиотиков пенициллинового ряда при выявлении концентрации 10 в 5 степени КОЕ/мл. Остановить размножение микроорганизмов помогают также цефалоспорины и макролиды. Наиболее эффективными являются пероральные препараты.
Для лечения стрептококка можно применять антибиотики Доксициклин, Левофлоксацин, Ванкомицин, Цефтриаксон, Бензилпенициллин, Фосфомицин, Линезолид. Самолечение не рекомендовано, поскольку неправильный прием антибиотиков чреват формированием устойчивости и дисбалансом микрофлоры кишечника.
У беременных до 12 недели терапию не проводят, это обусловлено особенностями формирования плаценты (при титре 10 в 6 степени КОЕ/мл). С 4 месяца назначают пероральные препараты. Антибиотики внутрь обязательно назначают при выявлении стрептококка в моче у беременной. Самолечение при цистите у беременных может быть опасно. Некоторые антибиотики повышают риск перинатальной смерти.
Препараты:
- Антибактериальное местное лечение: Метромикон-нео (1 суппозиторий утром или перед сном на протяжении недели).
- Комплексное лечение для 1-2 триместра: Амоксиклав (375 мг каждые 8 часов, свечи), Гексикон (по 1 суппозиторию на ночь 7 дней).
- Комбинированная терапия: Азитромицин (1 г однократно), Дифлюкан (однократно), Ветадин №10, Трихопол (по 1 таблетке трижды в день).
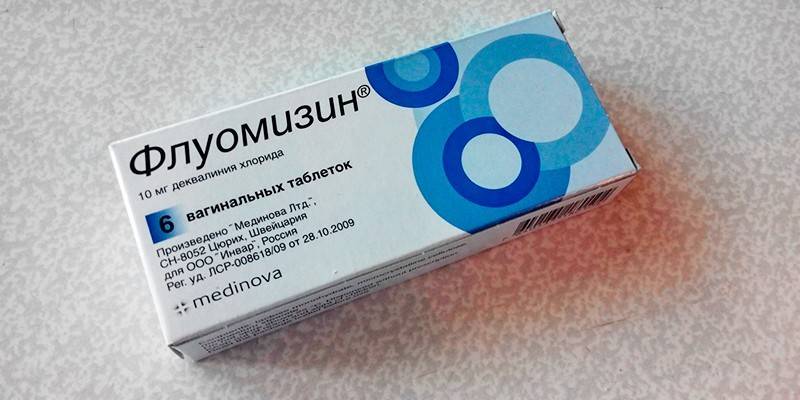
- Санация влагалища: Флуомизин (1 вагинальная таблетка в сутки на протяжении 6 дней).
Важную роль играет профилактика осложнений. Если у одного из партнеров выявили стрептококковую инфекцию, второму рекомендуется сдать мазок (женщинам из влагалища, мужчинам из носоглотки).

Местная терапия стрептококка
Местная терапия включает вагинальные таблетки и свечи. Перед родами обязательно проводят санацию влагалища, чтобы уменьшить шансы на инфицирование ребенка. Если концентрация стрептококка превышает 10 в 8 степени и санацию не проводили, требуется антибактериальная терапия в родах. Санация родовых путей и антибиотики помогают снизить вероятность инфицирования ребенка до 1-2%.
Рекомендованные препараты:
- Флуомизин. Вагинальные таблетки, эффективные при бактериальном вагинозе. Таблетку нужно вводить во влагалище перед сном (6 дней). Микроорганизмы редко развивают устойчивость к средству, но использование препарата меньше 6 дней приводит к его неэффективности в следующий раз. Противопоказания к Флуомизину: аллергия на компоненты, язвы слизистой влагалища, возраст до 18 лет.
- Тержинан. Препарат используют в терапии бактериальных и грибковых инфекций. Благодаря преднизолону в составе, Тержинан имеет противовоспалительные свойства и уменьшает отечность слизистой. Беременные могут использовать Тержинан со второго триместра, в период лактации только с разрешения врача. Перед применением таблетку увлажняют. Во время менструации терапию не прекращают. Курс лечения составляет 10 дней.
- Гексикон. Свечи содержат хлоргексидин биглюконат, благодаря чему оказывают противомикробное и антисептическое воздействие. Гексикон эффективен при вагинозе и кольпите. Можно использовать в период вынашивания и кормления ребенка. Для лечения стрептококка используют по 1 свече 1-2 раза в сутки на протяжении 7-10 дней (беременным 5-10 дней).
Опасность стрептококка
Во время беременности заподозрить стрептококк агалактия можно по частым уретритам и циститам, однако сдать анализ рекомендуется даже здоровым женщинам. Дело в том, что агалактию выявляют у 20% беременных. Если у пациентки рождался инфицированный ребенок, обследование в последующих родах обязательно. У женщины инфекция распространяется скрыто, но у младенца стрептококк может стать причиной осложнений.

Осложнения стрептококка у матери и ребенка:
- инфекции мочеполовых путей;
- послеродовой эндометрит (воспаление в поверхностном слое эндометрия матки);
- хориоамнионит (воспаление оболочек плода);
- самопроизвольный аборт;
- пневмония младенца;
- сепсис неонатального периода;
- эндокардит (воспаление внутренних оболочек сердца);
- менингит (воспаление оболочек мозга).
При лечении стрептококка агалактия отдают предпочтение комплексной терапии пенициллинами или цефалоспоринами. Отдельные препараты выбирают в зависимости от конкретной ситуации. Своевременное обращение к врачу поможет избежать осложнений не только у самой женщины, но также у ее ребенка.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Применение антибактериальных препаратов будет максимально эффективным, когда медикаментозная терапия является целенаправленной, то есть этиотропной: если возбудителем заболевания являются стрептококки, то следует применять антибиотики от стрептококков.
Для этого необходимо бактериологическое исследование – чтобы выделить и идентифицировать конкретную бактерию, подтвердив ее принадлежность к роду грамположительных бактерий Streptococcus spp.
Какие антибиотики убивают стрептококк?
Эффективными в отношении стрептококков могут быть препараты бактерицидного действия, способные не только преодолеть факторы их вирулентности – ферменты-антигены, цитотоксины (приводящие к β-гемолизу), поверхностные адгезивные белки, позволяющие стрептококку противостоять фагоцитозу – но и обеспечить эрадикацию патогена in vivo. И для того чтобы антибиотик мог искоренить бактерии, он должен проникать через их внешние мембраны и поражать уязвимые структуры клеток микроорганизма.
Основные названия антибактериальных фармакологических средств, которые считаются лучшими антибиотиками от стрептококка:
Антибиотики от гемолитического стрептококка или антибиотики против стрептококка группы А – β-гемолитического стрептококка группы А штамма Streptococcus pyogenes – включают и антибиотики от стрептококка в горле (поскольку указанный штамм вызывает стрептококковый фарингит и тонзиллит): β-лактамные карбапенемы – Имипенем (другие торговые названия – Имипенем с циластатином, Тиенам, Циласпен), Меропенем (Мепенам, Меробоцид, Инемплюс, Дорипрекс, Синерпен); антибиотики группы линкозамидов Клиндамицин (Клиндацин, Климицин, Клинимицин, Далацин); Амоксиклав (Амоксил, А-Клав-Фармекс, Аугментин, Флемоклав Солютаб).
Антибиотики от стрептококка пневмония – колонизирующей носоглотку комменсальной бактерии Streptococcus pneumoniae, часто называемой пневмококком включают все вышеперечисленные препараты, а также цефалоспориновые антибиотики IV поколения Цефпиром (Кейтен) или Цефепим.
Воспаление внутренней оболочки сердца чаще всего является следствием патогенного воздействия зеленящего стрептококка – альфа-гемолитического типа Streptococcus viridans. Если он с кровью попадает в сердце, то способен вызывать подострый бактериальный эндокардит (особенно у людей с поврежденными сердечными клапанами). Лечение зеленящего стрептококка антибиотиками проводят с помощью Ванкомицина (торговые названия – Ванкоцин, Ванмиксан, Ванкорус) – гликопептидного антибиотика.
Чувствительность стрептококков к антибиотикам – фактор успешного лечения
Прежде чем перейти к характеристике отдельных антибактериальных средств, используемых при стрептококковых инфекциях, следует подчеркнуть, что важнейшим фактором эффективности лечения является чувствительность стрептококков к антибиотикам, которой определяется способность лекарственных средств уничтожать бактерии.
Нередко эффективность антибиотикотерапии настолько мала, что возникает вопрос – почему антибиотик не убил стрептококк? Данные бактерии – в частности, Streptococcus pneumoniae – за последние два десятка лет продемонстрировали значительное повышение резистентности, то есть сопротивления антибактериальным препаратам: на них не действует тетрациклин и его производные; почти треть их штаммов не поддаются воздействию эритромицина и пенициллина; выработалась устойчивость к некоторым препаратам группы макролидов. А фторхинолоны изначально менее эффективны при стрептококковой инфекции.
Снижение чувствительности стрептококков к антибиотикам исследователи связывают с трансформацией отдельных штаммов в результате генетического обмена между ними, а также с мутациями и усилением естественного отбора, так или иначе спровоцированного теми же антибиотиками.
И речь идет не только о порицаемом медиками самолечении. Лекарство, назначенное врачом, тоже может оказаться бессильным перед стрептококковой инфекцией, поскольку в большинстве случаев антибактериальный препарат назначают без выявления конкретного возбудителя, так сказать, эмпирически.
Кроме того, антибиотик не успевает убить стрептококк, если пациент раньше времени прекращает принимать препарат, сокращая длительность курса лечения.
Полезная информация также в материале – Антибиотикорезистентность
Код по АТХ
Фармакологическая группа
Фармакологическое действие
Показания к применению антибиотиков от стрептококков
Штаммы, серотипы и группы стрептококков весьма многочисленны, как и вызываемые ими воспалительные заболевания, которые распространяются от слизистой глотки до оболочек головного мозга и сердца.
Список показаний к применению антибактериальных средств включает: перитонит, сепсис, септицемию и бактериемию (в том числе неонатальную); менингит; скарлатину; импетиго и рожу; стрептодермию; лимфаденит; синусит и острый средний отит; пневмококковые фарингит, тонзиллит, бронхит, трахеит, плеврит, бронхопневмонию и пневмонию (в том числе нозокомиальную); эндокардит. Эффективны при инфекционных воспалениях мягких и костной тканей (абсцессах, флегмонах, фасцитах, остеомиелите) и поражениях суставов стрептококкового происхождения с ревматической лихорадкой в острой форме.
Данные антибиотики используются в лечении пиелонефрита и острого гломерулонефрита; воспаления мочеполовых органов; внутрибрюшной инфекции; послеродовых инфекционных воспалений и т.д.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Форма выпуска
Форма выпуска антибиотиков Имипенем, Меропенем, Цефпиром и Ванкомицин – стерильный порошок во флаконах, предназначенный для приготовления раствора, который вводится парентерально.
Амоксиклав выпускается в трех формах: таблетки для перорального применения (по 125, 250, 500 мг), порошок для приготовления принимаемой внутрь суспензии и порошок для приготовления раствора для инъекций.
А Клиндамицин имеет форму капсул, гранул (для приготовления сиропа), раствора в ампулах и 2% крема.
 [11], [12], [13], [14], [15], [16]
[11], [12], [13], [14], [15], [16]
Фармакодинамика
Бета-лактамные антибиотики Имипенем и Меропенем, относящиеся к карбапенемам (классу органических соединений, известных как тиенамицины), проникают в бактериальные клетки и мешают синтезу жизненно важных компонентов их клеточных стенок, что приводит к разрушению и гибели бактерий. От пенициллинов эти вещества несколько отличаются строением; кроме того, в состав Имипенема входит натрия циластатин, который тормозит его гидролиз почечной дегидропептидазой, что продлевает воздействие препарата и повышает его эффективность.
Сходный принцип действия имеет Амоксиклав – комбинированный препарат с аминопенициллином амоксициллином и клавулановой кислотой, которая является специфическим ингибитором β-лактамаз.
Фармакодинамика Клиндамицина базируется на связывании с субъединицей 50 S рибосом клеток бактерий и угнетении белкового синтеза и роста РНК-комплекса.
Цефалоспориновый антибиотик четвертого поколения Цефпиром также нарушает выработку гетерополимерных пептидогликанов (муреинов) каркаса стенок бактерий, приводя к разрушению пептидогликановых цепочек и лизису бактерий. А механизм действия Ванкомицина кроется как в ингибировании синтеза муреинов, так и в нарушении синтеза РНК бактерий Streptococcus spp. Преимущество данного антибиотика в том, что он, не имея в своей структуре β-лактамного кольца, не подвергается воздействию защитных ферментов бактерий – β-лактамаз.
 [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
Фармакокинетика
Меропенем проникает в ткани и биологические жидкости, но связывание с белками плазмы не превышает 2%. Расщепляется с образованием одного неактивного метаболита. Две трети препарата элиминируется в первоначальном виде; при в/в введении период полувыведения составляет 60 минут, при в/м инъекции – около полутора часов. Выводится из организма почками в среднем через 12 часов.
В фармакокинетической характеристике Клиндамицина отмечается его 90%-ая биодоступность и высокая степень связывания с альбуминами крови (до 93%). После приема внутрь максимальная концентрация препарата в крови достигается примерно через 60 минут, после введения в вену – через 180 минут. Биотрансформация происходит в печени, часть метаболитов терапевтически активны. Выведение из организма длится около четырех суток (через почки и кишечник).
Цефпиром вводится путем инфузии, и хотя с белками плазмы крови препарат связывается менее чем на 10%, в течение 12 часов терапевтическая концентрация в тканях удерживается, а биодоступность составляет 90%. Данный препарат в организме не расщепляется и выводится почками.
После перорального приема Амоксиклава в кровь амоксициллин и клавулановая кислота попадают примерно через час, а выводятся вдвое дольше; связывание с белками крови 20-30%. При этом накопление препарата отмечается в синусах верхней челюсти, легких, плевральной и спинномозговой жидкостях, в среднем ухе, брюшной полости и органах малого таза. Амоксициллин почти не расщепляется и выводится почками; метаболиты клавулановой кислоты экскретируются через легкие, почки и кишечником.
Для фармакокинетики Ванкомицина характерно связывание с белками плазмы крови на уровне 55% и проникновение во все биологические жидкости организма и через плаценту. Биотрансформация препарата незначительна, а период полувыведения составляет в среднем пять часов. Две трети вещества выводится почками.
 [28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
[28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
Использование антибиотиков от стрептококков во время беременности
Безопасность применения антибиотиков-карбапенемов (Имипенема и Меропенема) беременными производителями не установлена, поэтому их использование во время беременности допускается только значительном перевесе пользы для будущей матери над потенциальным негативным воздействием на плод.
Таков же принцип использования беременным и кормящим Клиндамицина и Амоксиклава.
При беременности применять Цефпиром запрещается. Запрет на использование Ванкомицина касается первого триместра беременности, а на более поздних сроках применение допускается только в крайних случаях – при наличии угрозы жизни.
Противопоказания
Основные противопоказания к применению:
Имипенем и Меропенем – наличие аллергии и повышенная чувствительность к препаратам, детский возраст до трех месяцев;
Клиндамицин – воспаление кишечника, недостаточность печени или почек, детский возраст до года;
Цефпиром – непереносимость пенициллина, беременность и лактация, возраст пациентов младше 12-ти лет;
Амоксиклав – повышенная чувствительность к пенициллину и его производным, застой желчи, гепатит;
Ванкомицин – нарушения слуха и кохлеарный неврит, недостаточность почек, первый триместр гестации, лактационный период.
 [38], [39], [40], [41], [42], [43]
[38], [39], [40], [41], [42], [43]
Побочные действия антибиотиков от стрептококков
Наиболее вероятные побочные действия Имипенема, Меропенем и Цефпирома включают:
болезненность в месте укола, тошноту, рвоту, диарею, кожные высыпания с зудом и гиперемией, снижение уровня лейкоцитов и повышение содержания мочевины в крови. Также может быть гипертермия, головная боль, нарушение дыхания и сердечного ритма, судороги, нарушение микрофлоры кишечника.
Кроме уже перечисленных, побочные эффекты Клиндамицина могут проявляться в виде привкуса металла во рту, гепатита и холестатической желтухи, повышения уровня билирубина в крови, боли в эпигастральной области.
Применение Амоксиклава может сопровождаться тошнотой, рвотой и диареей, острым воспалением кишечника (псевдомембранозным колитом) из-за активизации оппортунистической инфекции – клостридий, а также экссудативной эритемой кожи и развитием токсической некротизации эпидермиса.
Аналогичные побочные действия могут проявлять при лечении зеленящего стрептококка антибиотиками-гликопептидами (Ванкомицином). Кроме того, данный антибиотик может негативно повлиять на слух.
 [44], [45], [46]
[44], [45], [46]
Способ применения и дозы
Способ применения препаратов зависит от их формы выпуска: таблетки принимают внутрь, растворы для инъекции вводятся парентерально.
Имипенем может вводиться в вену (медленно, в течение 30-40 минут) и в мышцу, но внутривенное введение практикуется чаще. Разовая доза взрослым составляет 0,25-0,5 г (в зависимости от заболевания), количество инъекции – три-четыре в течение суток. Дозы для детей определяют по массе тела – по 15 мг на каждый килограмм. Максимальная суточная доза для взрослых – 4 г, для детей – 2 г.
Меропенем вводят в вену – струйно или капельно: через каждые 8 часов по 0,5-1 г (при менингите – по 2 г). Для детей до 12 лет дозировка из расчета 10-12 мг на каждый килограмм массы тела.
Капсулированный Клиндамицин принимается внутрь – по 150-450 мг четыре раза в сутки в течение десяти дней. Для детей больше подходит сироп: до года – по половине чайной ложки трижды в день, после года — по чайной ложке. Инъекции Клиндамицина – внутривенные капельные и внутримышечные – назначаются в суточной дозе от 120 до 480 мг, (делится на три введения); продолжительность парентерального применения – 4-5 дней с переходом на прием капсул до окончания курса лечения, общая продолжительность которого составляет 10-14 дней. Клиндамицин в форме вагинального крема используют раз в сутки в течение недели.
Антибиотик от стрептококков Цефпиром вводят только внутривенно, а доза зависит от патологии, которую вызвал стрептококк – по 1-2 г дважды в течение суток (через 12 часов); максимально допустимая доза – 4 г в сутки.
Амоксиклав взрослым и детям старше 12-ти лет вводится внутривенно четыре раза в сутки по 1,2 г; детям до 12-ти лет – по 30 мг на килограмм массы тела. Курс лечения – 14 дней с возможным переходом (по состоянию) на прием таблеток. Таблетки Амоксиклав принимают во время еды по 125-250 мг или по 500 мг два-три раза в сутки в течение 5-14 дней.
Разовая доза Ванкомицина, который требует очень медленного в/в введения, для взрослых составляет 500 мг (через каждые шесть часов). Для детей дозу рассчитывают: на каждый килограмм веса ребенка – по 10 мг.
 [47], [48], [49], [50], [51]
[47], [48], [49], [50], [51]
