Стрептококк эпидермис в носу
Содержание:
Слизистые оболочки человека не стерильны. Их заселяют колонии всевозможной флоры. Стрептококки в малом количестве являются звеном нормальной микрофлоры. Стрептококк в носу обнаруживается у 80% населения. В большинстве случаев лечение при этом не требуется.
Стрептококк в носу
Слизистые носовой полости являются излюбленным местом обитания стрептококка. Самым распространенным жителем считается стрептококк вириданс. Это зеленящий стрептококк. Свое название он получил в связи со способностью при размножении окрашивать кровяную питательную среду в зеленый цвет (от латинского слова «viridis» – зеленый). В норме количество этого микроорганизма может достигать 50% от содержания всех бактерий, заселяющих полость носа.
Для людей с нормальным иммунитетом бактерии опасности не представляют. Они считаются условно-патогенными микроорганизмами. Стрептококки колонизируют эпидермис у 60% населения. Факторы местного иммунитета подавляют их активность, но при снижении защитных сил стрептококковые колонии подавляют нормальную флору, внедряются в организм и вызывают воспаление. 
В носу стрептококк может длительное время себя никак не проявлять. Такое состояние называется носительство. Если происходит стремительное размножение микроорганизма и превращение его в патогенную форму, то самой чувствительной оказывается глотка. Она страдает первой. При поражении носоглотки развиваются инфекционные болезни:
Все перечисленные инфекции стрептококк-ассоциированные. Болезни носят сезонный характер. Зимой уровень заболеваемости повышается на 30%.
Фарингит
Стрептококк проникает из полости носа в дыхательную систему нисходящим путем, вызывая воспаление лимфатических фолликул, задней стенки слизистой глотки, небных дужек и язычка. Затем микроорганизмы поражают трахею, бронхи и легочную ткань.
Бактерии оседают в организме двумя способами:
Заболевание начинается внезапно, проявляется резкой болью и першением в горле, усиливающимися при глотании. Температура тела повышается до 38 градусов и выше. Отмечается общая слабость, недомогание, головокружение. Обычно симптоматика держится не более трех дней. Нередко фарингит сочетается с тонзиллитом.
При осложненном течении процесса развивается отит, трахеит, бронхит и пневмония. К серьезным осложнениям заболевания относят пиелонефрит, ревматизм, миокардит, перикардит. У людей со слабым иммунитетом фарингит осложняется заглоточным абсцессом.
Острый тонзиллит
Тонзиллит – это острое воспаление небных миндалин. Еще заболевание называют ангиной. Попадая через носовую полость в глотку, на фоне сниженного иммунитета стрептококки размножаются и колонизируют слизистые оболочки моментально. Заселяя миндалины и горло, они выделяют токсины. Продукты жизнедеятельности бактерий провоцируют воспаление.
Стрептококковые токсины через рыхлую сосудистую стенку проникают в кровь, вызывая симптомы интоксикации. Молниеносно растет показатель общей температуры тела, ощущается бессилие, головокружение, головная боль, болезненность мышц, ломота. В особенно сложных случаях тонзиллит осложняется отитом, гломерулонефритом, лимфаденитом, суставным ревматизмом, ревмокардитом, паратонзиллярным абсцессом.
Длительное носительство стрептококка приводит к переходу заболевания в хроническую форму. Проведенное лечение хронического тонзиллита лишь создает видимость благополучия. Однако избавиться от проблемы в случае декомпенсации можно только при помощи тонзилэктомии (удаления миндалин). 
Скарлатина
Еще одно инфекционное заболевание, которое вызывается стрептококком – это скарлатина. Стрептококк из носа проникает в слизистую глотки, где формирует очаг поражения. При размножении микроорганизм выделяет токсины. Эндотоксин поступает в кровь, вызывая специфические симптомы.
По клинической картине патологии различают стертую и молниеносную формы болезни. У больных скарлатиной отмечается стремительное повышение температуры тела, выраженная боль головы, покраснение горла и миндалин, распухание шейных лимфатических узлов. Специфическим симптомом скарлатины, обусловленным действием токсина, является пурпурная сыпь, покрывающая тело. Лицо пациента приобретает красный оттенок, а носогубный треугольник остается белым.
Распространителем инфекции считается больной либо носитель. Инфицирование осуществляется воздушно-капельным путем. Наиболее опасным является человек, у которого нет признаков заболевания. К носителям относят 15% населения. Сами того не желая, они с каждым днем инфицируют все больше людей.
Скарлатина может иметь серьезные последствия. Грозными осложнениями заболевания считают отит, лимфаденит, артрит, нефрит, эндо- и миокардит. Иногда токсин провоцирует развитие эндотоксического шока.
Какие заболевания провоцирует стрептококк
Иногда зеленящий стрептококк выходит за пределы дыхательных путей. Попадая в другие органы, он также вызывает воспаление. Распространение по организму наступает при сморкании, чихании и кашле. При резком выдохе микроорганизм через евстахиевую трубу попадает в среднее ухо. В барабанной полости скапливается слизь, нарушая вентиляцию. Теплая среда способствует активному размножению стрептококка. Клетки барабанной полости в ответ выделяют воспалительную жидкость, которая заполняет среднее ухо. Воспаление среднего уха называется отит.
Стрептококк может попасть из носоглотки, кариозных зубов и других очагов (барабанной полости, дыхательных путей, пищеварительного тракта) в мозговую жидкость, вызывая патологические изменения. Острое воспаление оболочек головного мозга называется менингит. Заболевание чаще поражает детей. Это связано с недостаточностью процессов местного иммунитета и несовершенством гематоэнцефалического барьера.
Прикрепляясь к оболочкам головного мозга, стрептококк выделяет токсины. Токсические продукты жизнедеятельности бактерий вызывают отек и воспалительную реакцию в мягких тканях. Интенсивность симптоматики зависит от тяжести процесса. В тяжелых случаях менингит сопровождается септическим шоком. Заболевание может иметь необратимые последствия вплоть до летального исхода.
Лечение стрептококка в носу
Лечить стрептококковую инфекцию начинают после выполнения посева слизистого отделяемого из носоглотки и определения чувствительности к антибиотикам. На лечение патологического процесса влияет местонахождение очага.
Чаще всего применяют такие антибактериальные препараты:
- макролиды (Кларитромицин, Джозамицин);
- пенициллины (Карбпенициллин, Оксацициллин);
- цефалоспорины (Цефуроксим, Цефепим);
- сульфаниламиды (Котримаксозол).

После окончания курса антибактериальной терапии для восстановления собственной микрофлоры применяются пробиотики (Линекс, Бифиформ, Аципол).
Симптоматическое лечение и профилактика включает полоскание глотки и промывание носа растворами антисептика. Широко применяется стрептококковый бактериофаг. Это специфическое средство, вызывающее гибель бактерий. Препарат также стимулирует иммунологическую активность, формирует ответ организма на возбудителя инфекции.
В сочетании с традиционными методами лечения используется народная медицина. Рекомендовано увеличить объем потребляемой жидкости, принимать ее в виде чая и отваров из лекарственных растений. Чай можно приготовить из листьев толокнянки, брусники, череды, цветков ромашки, ягод шиповника. В напиток добавляется мед, ягоды малины и клубники. Такие рецепты позволяют бороться симптомами интоксикации.
Заключение
Лечение болезней, вызванных зеленящим стрептококком, только средствами народной медицины может иметь серьезные последствия вплоть до инвалидизации. Личная гигиена и своевременное обращение к врачу поможет побороть инфекционный процесс. Занятия физкультурой, плаванье, закалывание повысят иммунитет для борьбы с коварным возбудителем.
Дыхательные пути – основные врата для инфекций, передающихся воздушно-капельным способом, поэтому большинство заболеваний такого типа начинаются с появления насморка. Усугубляет ситуацию и постоянное присутствие на слизистых носа некоторых бактерий. Одной из них является стрептококк. Чем он опасен и когда требует лечения?
Что такое стрептококк в носу
Шаровидные факультативно-анаэробные (для жизнедеятельности воздух не нужен) бактерии рода Streptococcus обитают на слизистой дыхательных и пищеварительных путей, во влагалище, уретре, ротовой полости даже у здорового человека. Условно-патогенная микрофлора становится опасна только при падении иммунитета или дополнительном инфицировании извне. Преимущественно это происходит воздушно-капельным путем, поэтому бактерии оседают в носоглотке.
Виды стрептококков
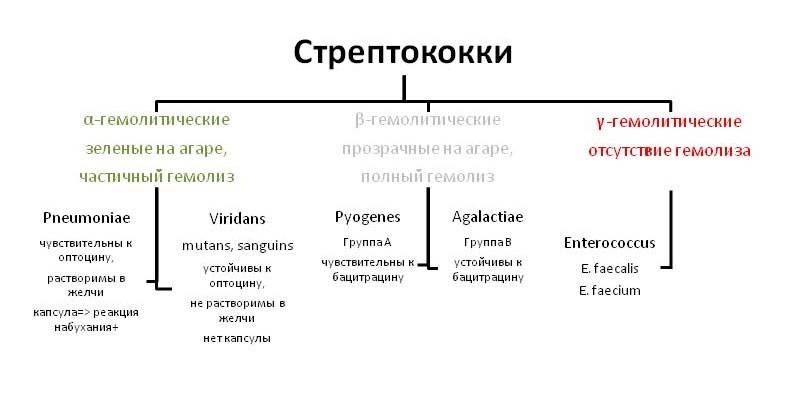
Современной медицине известно почти 100 видов этих микроорганизмов, которые различаются своими биохимическими свойствами. По типу гемолиза эритроцитов (разрушения их оболочек) они были разделены классификацией Брауна на 3 категории. Альфа-гемолитические провоцируют неполное разрушение стенки. В этой группе самые известные стрептококки:
- Streptococcus pneumoniae – является главным возбудителем пневмонии (воспалительный процесс в легких), бронхита, менингита (в оболочках мозга) и ларингита, ринита. Помимо заболеваний дыхательной системы может способствовать развитию эндокардита (воспаление внутренней оболочки сердца), перитонита (воспаления брюшины), остеомиелита (гнойно-некротический процесс в кости и костном мозге). Оседает в дыхательных путях.
- Streptococcus salivarius – присутствует в ротовой полости (слюне) и в носу, глотке. Является полезной бактерией, поскольку снижает риск возникновения ангины, фарингита и иных инфекций дыхательных путей (верхних).
- Streptococcus mitis – является возбудителем инфекционного эндокардита, но первоначально оседает в верхних дыхательных путях (носу, горле).
Следующей категорией в классификации Брауна являются бета-гемолитические стрептококки, которые считаются более опасными для человека, поскольку полностью разрушают эритроциты. Одновременно с этим они выделяют несколько разных токсинов, способных привести к возникновению тяжелых патологий, аутоиммунных заболеваний, состояний с летальным исходом. Здесь специалисты выделяют:
- Streptococcus pyogenes (прежнее название – haemolyticus), Streptococcus agalactiae anginosus – объединены в серогруппу А, вызывают большое количество инфекционных заболеваний: от ангины, скарлатины и ревматизма до цистита, эндометрита и вагинита.
- Streptococcus agalactiae – поражает кишечник и мочеполовую систему, особенно часто выявляется у новорожденных и рожениц, становясь причиной неврологических расстройств и менингита. Серогруппа В.
- Streptococcus faecalis – в современной медицине упоминается как энтерококк, является возбудителем септических процессов (инфицирование крови).
В классификации Брауна упоминается и 3-я категория стрептококков – гамма-гемолитические или негемолитические: они не вызывают разрушения стенок эритроцитов, медицинской значимости почти не имеют. Отдельно врачами в этой группе выделяется Streptococcus viridans, который присутствует в микрофлоре носа, ротовой полости и кишечника здорового человека, но при иммунодефиците может выступить в роли возбудителя пневмонии, фарингита, ревматизма, эндокардита.
Как передается
Самым распространенным способом заражения стрептококком является воздушно-капельный путь, актуальность которого возрастает во время простудных эпидемий. Концентрация вирусов, бактерий и грибов в окружающей среде увеличивается. В замкнутых помещениях с большим скоплением людей чихание и кашель становятся главными передатчиками патогенных микроорганизмов. После попадания в нос гематогенным (с током крови) или лимфогенным (с лимфой) путем они могут разнестись по всему организму. Помимо воздушно-капельного пути существуют:
- Воздушно-пылевой – актуален для лиц, пребывающих в замкнутом помещении без регулярного проветривания. Основу пыли составляют частички слущенного эпителия, пыльца растений, шерсть животных, поэтому на ней активно размножаются патогенные микроорганизмы.
- Контактно-бытовой – заражение происходит во время использования общих с больным (или носителем) предметов: полотенец, чашек и тарелок, постельного белья. Особенно высок риск инфицирования при наличии повреждений кожных покровов (открытых ран), слизистых носа или рта.
- Половой – исключительно для стрептококковых инфекций, поражающих влагалище и уретру, передающихся от носителя (не всегда больного) при половом акте.
- Алиментарный (фекально-оральный, пищевой) – через употребление еды грязными руками (ввиду несоблюдения базовых правил гигиены).
Какие заболевания провоцирует стрептококк в носу
Осевший в верхних дыхательных путях патогенный микроорганизм зачастую становится причиной ларингита (воспаление в глотке), бронхита или трахеита, фарингита (воспалительный процесс лимфоидной ткани глотки), скарлатины, острого тонзиллита (воспаление миндалин), синусита (воспаление пазух носа). Самым слабым проявлением стрептококковой инфекции считается ринит – насморк, который при отсутствии лечения перетекает в упомянутые заболевания. Если грамотная терапия не была проведена, могут развиться:
- гнойный средний отит;
- хронический лимфаденит (воспалительный процесс в лимфоузлах);
- пневмония (возможна и как самостоятельное первичное заболевание);
- менингит (тоже не всегда является осложнением);
- тяжелые аллергические реакции;
- ревматическая лихорадка (при ангине и фарингите);
- ревматоидный артрит (неизлечим);
- сепсис.
Симптомы
Точная клиническая картина определяется конкретным заболеванием, которое вызвал стрептококк: если дальше воспаления в носу он не ушел, будут присутствовать только заложенность пазух и насморк. Их могут дополнять гнусавость голоса, головная боль, если болезнь держится несколько дней и носовое дыхание сильно нарушено. При проникновении стрептококка ниже состояние усугубляется – в клинической картине появляются такие симптомы:
- повышение температуры до фебрильных (38 градусов) значений;
- общая слабость, сонливость, вялость;
- синдром интоксикации – ломота в теле, жар, мышечные боли (при ангине);
- озноб, чихание;
- сильная боль при глотании, приеме пищи;
- гиперемия (покраснение) и увеличение слизистой глотки, миндалин (при ангине);
- увеличение регионарных лимфатических узлов (при скарлатине очень сильное, больному трудно открывать рот);
- обложенный язык (налет сероватый, желтый);
- потеря аппетита, тошнота, рвота.
Если стрептококк стал причиной возникновения фарингита, развитие болезни будет быстрым, начнется все с резкой боли в горле, першения, повышения температуры до 38 градусов. Тяжелое состояние держится до 3-х дней, при этом, кроме перечисленных выше симптомов, могут присутствовать:
- налет на слизистой горла;
- головокружение;
- нарушения сна.
Streptococcus pneumoniae в носу у ребенка
Альфа-гемолитический стрептококк начинает активность в детском организме, когда подавлена иммунная система, недавно были перенесены грипп, корь, ветрянка, простуда, или же ребенок находится в неблагоприятных бытовых условиях. Пик заболеваемости, согласно статистике, приходится на весну и осень. Стрептококк пневмония в носу у ребенка приводит к воспалению и возникновению ринита, но позже микроорганизм переходит в носоглотку, что усугубляет клиническую картину. Проявления инфекции будут следующими:
- обильный насморк, чихание;
- сильная боль при глотании слюны, приеме пищи;
- ощущение сдавленности глотки на протяжении всего времени;
- повышение температуры тела до 38 градусов и выше;
- увеличение регионарных лимфатических узлов (подчелюстных), болезненность при ощупывании;
- понос, тошнота, рвота (у самых маленьких зачастую при ангине);
- сыпь на щеках, в складках кожи (при скарлатине);
- обложенный язык (серый налет при скарлатине).
У беременных
Во время вынашивания ребенка организм женщины становится особенно уязвим к любым инфекционным заболеваниям, даже простуда может протекать тяжело, а стрептококк гемолитический очень опасен при попадании во влагалище. Заражение дыхательных путей проявляется как и у не беременных женщин, только температура может повыситься до 39-40 градусов, а при инфицировании половых органов будут наблюдаться боли в нижней части живота, мочевом пузыре, учащенное мочеиспускание. Микроорганизмы Streptococcus pyogenes и Streptococcus agalactiae могут привести к развитию:
- цистита;
- эндометрита (воспаление слизистой оболочки матки);
- вагинита;
- пиодермии;
- гломерулонефрита (воспалительный процесс в почечных клубочках);
- ангины (опасность в невозможности использовать тяжелые препараты).
Опасность попадания стрептококка на половые органы заключается в возможном подъеме инфекции вверх, что приводит к внутриутробному заражению плода, нарушению его роста и развития. У новорожденного могут наблюдаться неврологические нарушения, менингит, пневмония, а для самой матери высок риск получить послеродовой сепсис (родильная горячка), летальность которого составляет 65%.
Диагностика
Основным способом проверки наличия патогенного стрептококка в организме считается микробиологический анализ, для которого со слизистой носа при помощи стерильного ватного тампона берут мазок. По необходимости дополнительно биоматериал получают из иных очагов инфекции (с зева, из мокроты, мочи). Он используется для определения серогруппы – зеленящий стрептококк, пневмококк. Дополнительно могут потребоваться:
- Бактериологическое исследование крови – занимает 8 дней, осуществляется при подозрении на сепсис. Проводится через засевание небольшого количества биоматериала (5 мл), взятого из вены, в тиогликолевую среду и сахарный бульон, чтобы подтвердить или опровергнуть его стерильность. Если выявлен сепсис, требуется провести идентификацию выделенного стрептококка.
- Серодиагностика – помогает выявить наличие в крови антител к стрептококку. АСЛ-О (Антистрептолизин-О) появляется в срок 7-14 суток, что является острой стадией инфекции, антитела к гиалуронидазе возникают при разрушении соединительных тканей (ревматоидные состояния). Методика имеет максимальный уровень результативности.
- Экспресс-диагностика инфекции, вызванной стрептококком, – объективный результат пациент получает уже спустя полчаса после проведения теста, объектом изучения является кровь. В экспресс-диагностике 2 анализа: реакция латекс-агглютинации и ИФА (иммуноферментный анализ, выявляет разные классы иммуноглобулинов), имеющие высокую специфичность и чувствительность. Оба метода помогают диагностировать инфекцию в острой фазе.
Врач обязательно проводит и дифференциальную диагностику, поскольку инфекции, вызванные стрептококком и стафилококком, себя проявляют почти одинаково, но требуют разного лечения. При острой необходимости пациенту могут дополнительно назначаться инструментальные обследования:
- рентгенография легких;
- УЗИ внутренних органов;
- ЭКГ (электрокардиография).
Лечение
Борьба со стрептококковой инфекцией начинается с обеспечения больному постельного режима и изменения рациона питания. Давайте ему больше жидкости (компот, травяной чай, нежирный теплый бульон – овощной, куриный) и чистой воды, детям полностью исключают твердую пищу, оставляя только вязкие каши и пюре. От мяса желательно отказаться, сделать упор на молочную продукцию. Терапевтическую схему против стрептококка составляет врач на основании результатов анализов, она обязательно включает следующие направления лечения:
- Этиотропное – борьба с возбудителем инфекции осуществляется посредством использования антибиотиков внутрь и наружно. Снизить их негативное влияние на микрофлору кишечника (и восстановить ее после активности стрептококка) помогают про-/пребиотики: Линекс, Бифиформ, Бифидумбактерин. Для всех групп пациентов используются иммуностимуляторы (ИРС-19, Иммунал, Лизобакт), детоксикационные препараты (Энтеросгель).
- Симптоматическое – у детей с аллергическими реакциями подразумевает применение антигистаминных препаратов (Зодак, Супрастин). По необходимости используют лекарства, которые блокируют тошноту (Мотилиум, Церукал), снимающие жар (Парацетамол).
Средняя длительность борьбы со стрептококком – 7-10 суток. Дополнительно поддержать иммунитет помогают цитрусовые, отвар шиповника, свежие ягоды облепихи, калины, клюквы, которые стоит ввести в рацион питания. Они имеют еще несколько свойств: укрепляют сосудистую стенку, выводят токсины. Обязательно проводится и местное симптоматическое лечение стрептококка:
- полоскание горла растворами антисептиков – диоксидином, фурациллином, настойкой прополиса, отварами лекарственных трав (ромашка, шалфей);
- согревающие компрессы на горло;
- спреи и пастилки с антибактериальным, обезболивающим, смягчающим эффектом (Гексорал, Стрепсилс, Септолете);
- сосудосуживающие спреи при обильных выделениях из носа, заложенности (Фармазолин).

Антибиотики при стрептококковой инфекции
По официальным медицинским данным бактерии рода Streptococcus обладают высокой чувствительностью к пенициллинам, цефалоспоринам, тетрациклинам и аминогликозидам, поэтому большинству пациентов врачи назначают антибиотики из этих групп. Такая терапия снижает число инфекционных агентов, предотвращает новые воспалительные очаги. Выбор антибиотика зависит от тяжести состояния пациента и индивидуальных особенностей его организма:
- Полусинтетические пенициллины (Амоксициллин, Амоксиклав) и традиционные (Ампициллин, Бензилпенициллин) считаются основными препаратами от стрептококковой инфекции.
- Цефалоспорины (Цефалексин, Цефаклор) рекомендованы как замена пенициллинам.
- Тетрациклины (Тетрациклин, Доксициклин) обладают широким спектром действия и назначаются при непереносимости пенициллинового ряда.
В зависимости от того, какие результаты показал анализ на стрептококк (особенно исследования на чувствительность микроорганизма), в терапевтическую схему могут вводиться макролиды (Эритромицин, Кларитромицин, Азитромицин), сульфаниламиды (Ко-тримоксазол). Антибиотики используются системно (внутренний прием) и местно (спреи для горла, капли в нос). Самые эффективные:
- Ампициллин – полусинтетический пенициллин широкого спектра действия, подавляет синтез клеточной стенки, оказывая бактерицидный эффект. Запрещен при заболеваниях крови, нарушениях функций печени, чувствительности к ампициллину. Дозировка устанавливается индивидуально, прием пероральный. Аллергические реакции (кожные) возникают часто. Стоимость 20-ти таблеток – 50-70 р.
- Эритромицин – макролидный антибиотик, выпускается в таблетках. Нарушает пептидные связи между молекулами аминокислот, блокирует синтез белков. Высокие дозы оказывают бактерицидный эффект (убивают патогенный микроорганизм). Хорошо переносится, запрещен при грудном вскармливании, потере слуха. Разовая доза – 250-500 мг, устанавливается врачом. Препарат можно использовать для профилактики стрептококковой инфекции. Стоимость 20-ти таблеток – 100 р.
- Доксициклин – тетрациклин, подавляет синтез бактериальных возбудителей, показывает высокую активность против пневмококков, хорошо переносится при пероральном приеме. Запрещен при беременности и пациентам младше 8-ми лет. Назначается по 200 мг/сутки в первый день, после по 100 мг/сутки. Цена 20-ти капсул – 30-50 р.
Профилактика
Для защиты от стрептококковых инфекций врачи советуют детям и взрослым обратить особое внимание на личную гигиену: регулярно и качественно мыть руки после возвращения домой, контактов с животными. Не забывать чистить зубы, а женщинам – правильно подмываться, особенно беременным. Дополнительно соблюдайте еще несколько правил:
- проветривайте помещения, в которых находитесь, 2 раза в сутки;
- еженедельно проводите влажную уборку (это касается и фильтра кондиционера);
- закаляйтесь, чаще бывайте на свежем воздухе;
- избегайте сидячего образа жизни;
- следите за иммунитетом: употребляйте больше фруктов и овощей, пейте витаминные комплексы (если необходимо);
- избегайте зон большого скопления людей во время респираторных инфекций;
- в семье, где есть больной, ему выделяют отдельную посуду и предметы личной гигиены.

Прививка
Маленьким детям врачи советуют провести обязательную вакцинацию от пневмококковой инфекции, являющейся самой опасной для ребенка, поскольку она вызывает ряд тяжелых заболеваний. Проводится прививка 2-мя зарубежными препаратами – «Превенар» (американский) и «Пневмо-23» (французский). Последняя разрешена только детям старше 2-х лет, а американская вакцина разрешена даже 2-хмесячным грудничкам. Реакция на оба варианта у малышей хорошая. Если после них стрептококк в носу у ребенка и появится, инфицирование будет слабым.
Выделяют три вида стафилококков, несущих угрозу здоровью человека. В большинстве случаев причиной развития заболеваний является золотистый стафилококк. Но другие виды бактерий также способны нанести вред человеческому организму. Среди них можно выделить – эпидермальный стафилококк.
Данный вид бактерий размещается как на коже человека, так и на его слизистых оболочках. Он широко распространен среди населения и легко передается даже воздушно-капельным путем. Часто бактерию обнаруживают в носовой полости больного. Поэтому следует подробно рассмотреть симптомы и лечение эпидермального стафилококка в носу.
Причины возниновения
Как показывает статистика, золотистый стафилококк в 90 % случаев выступает причиной инфекций, вызванных данной группой бактерий. Заболевания, спровоцированные этим видом микроорганизмов, могут привести к развитию серьезных патологий и в некоторых случаях представляют опасность для жизни больного.
 Эпидермальный стафилококк, хотя и может нанести вред организму, не столь опасен как золотистый.
Эпидермальный стафилококк, хотя и может нанести вред организму, не столь опасен как золотистый.
Эти бактерии относятся к разряду условно-патогенных. То есть, они нанесут вред человеку только в случае наступления определенных обстоятельств.
Некоторые специалисты склонны даже относить данную бактерию к нормальной микрофлоре человеческого организма.
Пониженный иммунитет является главным фактором, который делает возможным развитие стафилококковых инфекций. В случае ослабленного иммунитета бактерии эпидермального стафилококка начинают размножатся с повышенной скоростью.
Организм не может сдерживать процесс увеличения количества микроорганизмов. Чем больше бактерий образовывается, тем выше концентрация выделяемых ими вредных веществ, которые негативно влияют на организм больного.
Обычно подобная ситуация наблюдается среди беременных женщин, лиц, переживших операцию в недавнем прошлом, и людей, находящихся на лечении в реанимационных отделениях. Часто болезнь развивается на фоне дисбактериоза. Бактерия может передаваться воздушно-капельным способом.
Наиболее часто заражение происходит во время проведения хирургического вмешательства, в том числе и на носу. Наибольшую опасность эпидермальный стафилококк представляет для лиц, страдающих от нейропении. У таких граждан развитие инфекции сопровождается массивной бактериемией, наблюдается тяжелая интоксикация организма. В случае отсутствия терапии возможен летальный исход.
Симптомы и диагностика
На первых порах инфекция развивается скрытно. Заметить начало размножения бактерий, относящихся к эпидермальному стафилококку, практически невозможно. Первые признаки проблемы проявляются только в случае значительного увеличения количества патогенных микроорганизмов.
В первую очередь у больного проявляется насморк. Выделения осложняют носовое дыхание и вызывают значительный дискомфорт. Однако размножение эпидермального стафилококка в носу провоцирует развитие и других, более серьезных симптомов. Стафилококковая инфекция в носу вызывает у больного:
 Сильные болевые ощущения в области головы.
Сильные болевые ощущения в области головы.- Повышенную температуру тела (если инфекция локализирована в области носа, повышение будет незначительным, в случае ее распространения на другие части тела возможно значительное поднятие общей температуры больного).
- Отек, развивающийся в полости носа и блокирующий либо значительно осложняющий носовое дыхание.
- Болевые ощущения в горле. Часто у больных наблюдается першение в этой же части тела.
- Образование корок в носовой полости.
- Высыпания в области полости носа, сопровождающиеся болевыми ощущениями.
В особо сложных случаях могут возникать абсцессы и фурункулы. Кроме того, эпидермальный стафилококк в носу может стать причиной обострения болезней, поражающих верхние дыхательные пути.
Поэтому такие болезни, как тонзиллит, фарингит и т. п. могут также быть признаками развития стафилококковой инфекции.
Из области носа патогенные бактерии могут попасть в другие части организма. Процесс распространения инфекции представляет опасность для больного.
 В том случае, если эпидермальный стафилококк все же попал внутрь организма, у больного наблюдаются:
В том случае, если эпидермальный стафилококк все же попал внутрь организма, у больного наблюдаются:
- Значительное ухудшение самочувствия. Больной быстро устает, ощущает слабость. Наблюдается бледность кожных покровов.
- Значительное повышение общей температуры тела (в некоторых случаях она доходит до сорока градусов).
- Расстройства, связанные с процессом опорожнения кишечника. В фекалиях больного можно обнаружить частицы гноя, слизи.
- Частые позывы к рвоте, сопровождаемые чувством тошноты.
Симптомов, по которым точно можно определить развитие эпидермального стафилококка, нет. В случае обнаружения одного или нескольких признаков, описанных выше, необходимо срочно обратиться к врачу. Установить точную причину ухудшения состояния больного возможно только после проведения мазка носа/горла, в ходе анализа которого будет проведен подсчет концентрации бактерий в исследуемых зонах.
Лечение
В первую очередь необходимо отметить, что полностью избавиться от эпидермального стафилококка довольно трудно. К тому же целесообразность подобной задачи сомнительна. Для терапии инфекции достаточно будет уменьшить количество бактерий до нормального уровня. В таком случае концентрация выделяемых ими веществ уменьшиться, а сами патогенные микроорганизмы не будут представлять опасности для человека.
Важно! Терапия необходима только в том случае, если концентрация бактерий в организме человека превышает установленную норму.
Основные терапевтические меры должны быть направлены на укрепление иммунитета больного. Для этого необходимо разнообразить его рацион продуктами питания, которые насыщенны витаминами и микроэлементами. Рекомендуется употреблять больше фруктов и ягод. Допустим курс поливитаминов. Желательно также отказаться от вредных привычек (употребление спиртного, табака, наркотических средств) и заняться спортом.
Подобные меры укрепят иммунную систему больного и дадут его организму возможность бороться против инфекции. Без улучшения защитных функций терапия больного будет неэффективной. Бактерии стафилококка, в том числе эпидермального, обладают высокой устойчивостью к действию антибиотических препаратов. В этом плане они выделяются на фоне других микроорганизмов.
Поэтому прежде чем начинать медикаментозную терапию, проводится бактериологический посев и анализ чувствительности бактерий к разным медикаментам.
Конкретное средство может быть назначено только после проведения подобных исследований и зависит от их результатов. Основываясь на этих данных, специалист назначит одно из следующих средств:
 Антибиотики, к которым чувствительны обнаруженные бактерии. Возможно назначение «Актилина», «Оспамокса», «Амоксиклава», «Ванкомицина», «Мицерина» или «Оксациллина».
Антибиотики, к которым чувствительны обнаруженные бактерии. Возможно назначение «Актилина», «Оспамокса», «Амоксиклава», «Ванкомицина», «Мицерина» или «Оксациллина».- Средства в форме мазей, предназначенные для смазывания внутренних областей носа, то есть его слизистой. В данном случае выделяются мази «Бактробан», «Мупироцин», «Бондерм». Препараты в форме мазей обычно используются при развитии у больного сыпи.
- Довольно часто врачи прибегают к использованию «Биопарокса», «Изофры» или «Полидексы», лекарственных средств, выпускаемых в форме спреев. Их удобно использовать, к тому же, они обладают относительно небольшим списком побочных эффектов.
- Антибиотическая терапия обычно сопровождается приемом сульфаниламидов, которые усиливают эффективность антибиотиков и обладают бактерицидными свойствами. Часто специалисты отдают предпочтение «Уназину», «Офлоксацину» или «Бисептолу».
- Антисептиков. Используются для промывания носовой полости. Возможно применение «Мирамистина», «Фурацилина», «Хлоргексидина».
- Солевых растворов. Позволяют очистить полость носа от слизи/микроорганизмов. Пользуются популярность такие средства, как: «Хюмер», «Но-соль», «Физиомер» и «Аквалор».
Существует еще один способ борьбы против эпидермального стафилококка – использование бактериофагов. Суть данного метода заключается во введении в организм больного бактерий, действующих против стафилококка. Специалисты прибегают к подобной мере в том случае, если применяемые антибиотики не дали результатов, или они противопоказаны больному.
Внимание! В случае использования бактериофага категорически запрещено проводить процедуру промывания носа растворами, содержащими спирт.
Для того чтобы ускорить укрепление иммунитета, могут быть назначены иммуномодуляторы, стимулирующие работу защитных систем организма. Врач может использовать «Иммунорикс», «ИРС-19», «Галавит». Но даже при комплексной терапии лечение может продолжаться до трех-четырех недель.
Таким образом, для организма человека опасным является не наличие эпидермального стафилококка в носовой полости, а чрезмерное увеличение количества патогенных бактерий, относящихся к данному виду. Активизация деятельности данных микроорганизмов приводит к развитию насморка, головных болей, обострению хронических болезней верхних дыхательных путей и проявлению других симптомов.
Заключение
Основной причиной развития инфекции является ослабленный иммунитет. Прежде чем лечить стафилококк epidermidis, проводится анализ чувствительности обнаруженных бактерий к разным группам антибиотиков.
В качестве средств терапии могут применяться препараты в форме таблеток, мазей, спреев и инъекций. Важно укрепить иммунную систему больного, для чего в его рацион вводятся насыщенные витаминами продукты. Возможно применение иммуномодуляторов.
