Стригущий лишай под микроскопом
Содержание:
| Дерматофития | |
|---|---|
 |
|
| МКБ-10 | B 35 35. -B 35 35. |
| МКБ-10-КМ | B35.9 и B35 |
| МКБ-9-КМ | 110.9 [1] [2] , 110 [1] [2] и 110.8 [2] |
| DiseasesDB | 17492 |
| MedlinePlus | 001439 |
Дерматофити́я, трихофити́я, также дерматомикоз, дерматофитоз, стригущий лишай, парша (англ. ringworm (of the scalp) ; лат. tinea capitis, favus ) — кожные инфекционные заболевания, вызываемые грибами Trichophyton, Microsporum и Epidermophyton. Как правило, носителями возбудителей этой болезни являются дети младшего и среднего возраста, а также животные, при этом болезнь, вызванная заражением от животных, проходит в более тяжёлой форме. Заражение происходит при непосредственном контакте с больным, при пользовании общими головными уборами, одеждой и другими предметами. Заболевание распространяется по всей поверхности кожи, на коже головы под волосяным покровом, на теле, на ступнях, а иногда также и на ногтях. Главными симптомами болезни являются следующие: появление очагов болезни — красноватых кольцеобразных пятен, вызывающих зуд и чесотку, поражение корней волос и облысение передней области черепа. Симптоматика заболевания, проявляющаяся на коже головы в передней области черепа, обычно сопровождается перхотью. В более серьёзных случаях возможны гнойные, и даже инфекционные выделения в поражённых местах. Хотя, с одной стороны, заболевание и не считается особо заразным, с другой стороны, оно может передаваться от одного человека другому через прикосновение и близкий контакт или же посредством пользования одними и теми же средствами личной гигиены, в том числе, одним полотенцем или одной расчёской. Помимо этого, болезнь также передаётся человеку от поражённых стригущим лишаём домашних животных.
Содержание
Классификация [ править | править код ]
Существует несколько различных видов грибка. Дерматофиты родов Trichophyton, Microsporum и Epidermophyton являются наиболее распространёнными возбудителями. Трихофития (стригущий лишай) вызывается в основном грибами Trichophyton violaceum, Trichophyton tonsurans, а также некоторыми видами Microsporum (см. Микроспория) и чаще всего поражает волосистые части тела.
- Tinea pedis[en] (амер. athlete’s foot «стопы атлета») — поражает ступни
- Онихомикоз ( Tinea unguium ) — поражает ногти на руках и ногах
- Tinea corporis[en] — поверхность рук, ног, тела
- Tinea cruris[en] (амер. jock itch ; также известна как лат. eczema marginatum ) — паховые области и подмышки
- Tinea manuum[en] — ладонь и кисти рук
- Tinea capitis[en] — скальп
- Tinea barbae[en] — волосы лица и головы
- Tinea faciei[en] (амер. face fungus ) — лицо
Прочие поверхностные микозы (не классические дерматофитозы, вызываемые не дерматофитами):
В иностранной литературе дерматофития и стригущий лишай считается частой причиной экземы. В российской литературе экзема не ассоциируется с инфицированием грибком. При этом иногда экзема лечится гормональными мазями, тогда как если она вызвана грибковым заболеванием, такое лечение строго противопоказано, грибы активнее размножаются под действием подобных мазей.
История стригущего лишая [ править | править код ]
Заболевание, именуемое «стригущим лишаем», было известно ещё в древности. Оно было обнаружено в египетских настенных рисунках. Его описывал ещё философ Тиверий Цельс (или Кельс) в первом столетии новой эры. В 400 году об этом заболевании упоминает в своих рукописных медицинских трактатах римский врач Кассий Феликс. Ги де Шолиак, известный французский врач XVI века, сумел классифицировать пять типов грибка. Подобная классификация будет считаться единственно верной вплоть до XIX века. В самом начале индустриальной революции, с ростом миграции населения в города и с заселением бедных кварталов, происходит популяризация болезни и её стремительное превращение в болезнь, присущую исключительно бедным слоям населения, — мигрантам и беженцам, живущим в немыслимых условиях трущоб. Вследствие бросающихся в глаза внешних проявлений — выступления на коже пятен и облысения — это заболевание моментально посчитали отталкивающим, физическим уродством. В 30-е и 40-е годы XIX столетия трое учёных-исследователей Ремак, Груби ( David Gruby ) и Шёнляйн, независимо друг от друга, представили таксономическую классификацию грибковых видов, приводящих к распространению заболевания, однако, с изобретением лекарственного средства пришлось подождать ещё сотню лет.
Традиционный способ лечения [ править | править код ]
Вплоть до начала XX века лечение стригущего лишая в основном сводилось к выстриганию волос в поражённых областях или к выбриванию всей поверхности головы вручную с тем, чтобы избавиться от распространения грибка. При этом пользовались такими средствами как дёготь, смола, сера, воск и подсахаренная вода. В других случаях имели обыкновение давать детям ацетат таллия (неорганическое кристаллическое соединение, являющееся солью металла таллия и уксусной кислоты, то есть токсичное вещество, которым нередко пользовались для дезинфекции и травли мышей, крыс и прочих грызунов). Дети принимали ацетат таллия в низких дозах, что в конечном итоге приводило к выпадению волос. Также в традицию вошло исключать детей, заражённых лишаём, из учебных заведений, причём без права восстановления до полного излечения от поразившей их болезни. Исключённых из школы детей, как правило, держали под домашним арестом в течение многих месяцев, а порой и на протяжении нескольких лет. Подобная мера пресечения распространения лишая была принята повсеместно. Во Франции и в Соединённых Штатах Америки даже создали специальные школы, предназначенные непосредственно для детей, больных паршой. Во Франции такие школы находились на территории больниц. Детей принудительно направляли в эти школы-приюты закрытого типа, где они находились под строгим наблюдением в течение трёх лет.
Для лечения дерматофитозов применяются противогрибковые препараты: Миконазол, лекарственными средствами с действующим веществом Тербинафин, Клотримазол, Кетоконазол, Микосептин.
Для лечения Tinea pedis более эффективны препараты группы азолов (Azole), например Клотримазол, Кетоконазол. Для лечения особо сложных случаев, когда глубоко поражены кожные, волосяные или ногтевые покровы, применяют орально Гризеофульвин. Сильно запущенные случаи Tinea pedis и Tinea manuum лечат наружно сульфидом селена, хотя он обладает сильными побочными действиями и противопоказаниями.
Для лечения стригущего лишая (розовые, красные и светло-коричневые пятна) хорошо подходят препараты, содержащие тербинафин и толнафтат.
Также применяется 5%-й спиртовой раствор йода.
Курс продолжают 1-2 недели (до исчезновения симптомов) и 1 неделю после этого для исключения рецидива.
В наиболее сложных случаях, в особенности когда поражён скальп и волосы головы, назначают системное лечение с пероральным приёмом препаратов.
Лечение следует проводить только по назначению и под контролем врача-миколога, поскольку многие противогрибковые препараты имеют тератогенное действие и отрицательно влияют на работу печени.
Для исключения рецидивов необходимо принимать следующие меры:
- после посещения «опасных» общественных мест использовать фунгицидное мыло, содержащее такие агенты как дёготь, лавандовое масло, масло чайного дерева, скипидар, агент Терпинен-4-ол
- часто (минимум каждый второй день) мыть голову, тело
- не использовать чужие полотенца, мыло, бельё, обувь
- использовать резиновые тапки в банях, бассейнах, раздевалках, пляжах
- стирать всё контактирующее с телом белье в воде 90-100 °C либо просто в горячей воде с фунгицидным мылом
- в помещениях, где проживали больные (особенно если это животное), помыть все поверхности смесью 1:10 (гипохлорит-) отбеливателем, который убивает споры грибов
- если в помещении осталась шерсть от больных животных — тщательно пропылесосить с немедленной обработкой мешка хлорным раствором в перчатках. Так как с последующей эксплуатацией необработанного пылесоса, есть вероятность распыления спор в воздух, с последующим повторным заболеванием.
Рентгеновское излучение как способ лечения [ править | править код ]
В 1897 г. Леопольд Фройнд предложил использовать выпадение волос как следствие воздействия рентгеновского излучения для лечения стригущего лишая. Раймонд Сабуро пошёл по стопам Фройнда, опубликовав в 1904 г. упорядоченный медицинский протокол лабораторных наблюдений за воздействием рентгеновских лучей. Сабуро предложил заменить выстригание волос вручную, считавшееся в то время единственно возможным и действенным способом лечения стригущего лишая, на рентгеновское облучение. Вместе с Сабуро над исследованием трудился и французский врач венгерского происхождения Давид Груби, который также внёс неоценимый вклад в изучение грибкового характера заболевания стригущий лишай. В некоторых научных статьях лишай даже именуется «болезнью Сабуро-Груби». Далее в 1907 г. австрийский рентгенолог Роберт Кинбёк обнародовал свою методику облучения, по которой передняя часть головы условно делилась на пять частей. В 1909 г. Горацио Адамсон проявил интерес к микологии и усовершенствовал методику рентгеновской эпиляции, разработанную Кинбёком, для выявления и лечения опоясывающего лишая волосистой части головы. Вышеупомянутая методика стала позже именоваться «методикой Кинбёка-Адамсона».
После облучения голову ребёнка смазывали специальной мазью, плотно повязывали платком или надевали шапку, чтобы предотвратить дальнейшее выпадение и распространение поражённых волос, поскольку подобное выпадение могло поразить здоровые корни волос, находящиеся в непосредственной близости. Остатки волос, расположенные, в основном, в пограничных областях между облучёнными и здоровыми волосами, удалялись вручную, как в старые добрые времена. Их выдёргивали пинцетом, а иногда и применяли для ускорения процесса воск и дёготь со смолой. Как правило, на этих местах начинал расти здоровый волос уже по прошествии шести недель. Поэтому, спустя короткое время ребёнок мог выйти из-под домашнего присмотра и вполне возвратиться как в нормальную школу, так и в нормальное общество.
Методика Кинбёка-Адамсона, получившая признание в 1909 г., будучи детально описана в медицинском журнале «Ланцет», была незамедлительно взята на вооружение мировым медицинским сообществом. Ею стали лечить стригущий и опоясывающий лишаи, задействовав рентгеновское излучение. Методикой пользовались вплоть до 1960 г., пока не появилось лекарство под названием «Гризеофульвин» (противогрибковое средство), которое следует принимать перорально на протяжении нескольких недель. «Гризеофульвин» пришёл на смену рентгеновскому облучению, которое долгое время считалось единственно возможным средством борьбы с грибковыми инфекциями.
До появления лекарственного препарата «Гризеофульвин», лечение посредством рентгеновского излучения считалось весьма успешным и результативным, ведущим к полному искоренению лишая. К примеру, Всемирная Организация Здравоохранения инициировала профилактическое рентгеновское облучение 27600 детей. При содействии Всемирной организации ЮНИСЕФ, в Югославии произвели рентгеновское облучение порядка 90000 детей, а в Португалии облучение прошли около 30000 детей.
Применение рентгеновского излучения в медицинских целях касалось не только лечения стригущего и опоясывающего лишаев, но и многих других болезней и недугов. Например, рентген использовался при лечении акне (подростковой угревой сыпи), увеличения лимфоузлов, вилочковой, щитовидной желез, женского бесплодия, при косметическом удалении волос у женщин и даже при подборе соответствующих размеров детской обуви. В Соединённых Штатах Америки и Канаде широкое распространение получило использование рентгеновского излучения при лечении акне (подростковой угревой сыпи) и воспалённых шейных желез. На сегодняшний день, общее количество детей, прошедших рентгеновское облучение в целях, описанных выше, в одних только Соединённых Штатах Америки достигает примерно четырёх миллионов (за какой период?).
Профилактика [ править | править код ]
Грибок любит влажные теплые темные места. Соответственно:
- Следует ходить в сухой обуви и носках (менять обувь и носки минимум 1 раз в день).
- По некоторым рекомендациям, стоит носить более проветриваемое нижнее белье, или отказаться от ношения нижнего белья совсем. Не рекомендуется спать в пижаме или нижнем белье.
- Соблюдать правила личной гигиены, мыться не реже 1 раза в два дня, желательно с фунгицидным мылом.
- Использовать резиновые тапочки в банях, бассейнах, раздевалках, пляжах.
- Исключение контактов с больными людьми и животными.
Дерматомикозы у животных [ править | править код ]
Поражаются сельскохозяйственные животные всех видов, пушные и хищные звери. Споры дерматофитов или их мицелий, попав на кожу, при благоприятных условиях начинают быстро расти и размножаться. Для трихофитонов характерно поражение фолликулов и волос. Развиваясь на роговом слое эпидермиса, гриб разрыхляет его и иногда вызывает серозное воспаление. Споры гриба прорастают и проникают через роговой слой кожи в устье волосяного мешочка. В эпидермисе возникает диффузный гиперкератоз, местами-паракератоз, мальпигиевый слой кожи утолщается. В клетках шиповидного слоя появляются отёк, вакуолизация и спонгиоз. [3]
Животные, переболевшие глубокой и распространённой формой трихофитоза в первый год жизни, повторно не заболевают или наблюдается лёгкое течение болезни. Вторичное заражение возможно только другими родственными возбудителями. При поверхностном трихофитозе и микроспорозе иммунитета не наступает. [3]
«Нельзя гладить бездомную собачку, она может быть лишайной!» – в детстве каждый, наверное, слышал подобную фразу от мамы или бабушки.
Именно о таком кожном заболевании, как стригущий лишай, пойдет речь далее: рассмотрим как можно заразиться им, признаки и лечение, народные средства и профилактика.
Что такое стригущий лишай
Стригущий или стриженный лишай у человека – довольно неприятное, высоко заразное грибковое заболевание, поражающее как волосистые, так и гладкие участки кожи. В редких случаях наблюдается поражение ногтевых пластин.
Возбудителями являются два вида грибов:
- Трихофитон (Trichophyton);
- Микроспорум (Microsporum).
В первом случае заражение происходит антропофильными грибами и передается только от человека к человеку. Это заболевание в медицине называют трихофитией. Оно носит поверхностный характер и относительно быстро и легко вылечивается.
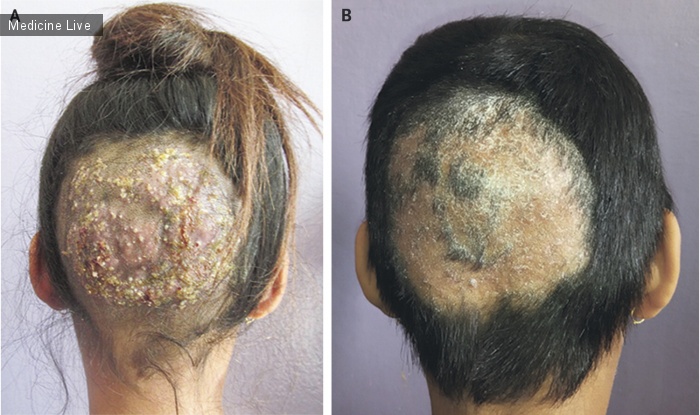 Вот до какой степени может разъесть гребок кожу головы
Вот до какой степени может разъесть гребок кожу головы
Когда же виновником является зоофильный грибок микроспорум (Microsporum Canis), болезнь распространяется при непосредственном контакте с зараженными животными. В России и странах Европы ежегодно фиксируют более 100000 случаев. Это самый распространенный вид лишая.
Микроспория у человека может носить и антропофильный характер. Такая форма возникает при заражении спорами гриба Microsporum ferrugineum. Данный вид лишая распространен в основном в азиатских странах, в Европе встречается реже.
Внешне лишай проявляется в виде отечных красноватых колец на коже. Заболевание сопровождается шелушением, неприятным, но умеренным зудом, и в запущенных случаях – гнойными нарывами.
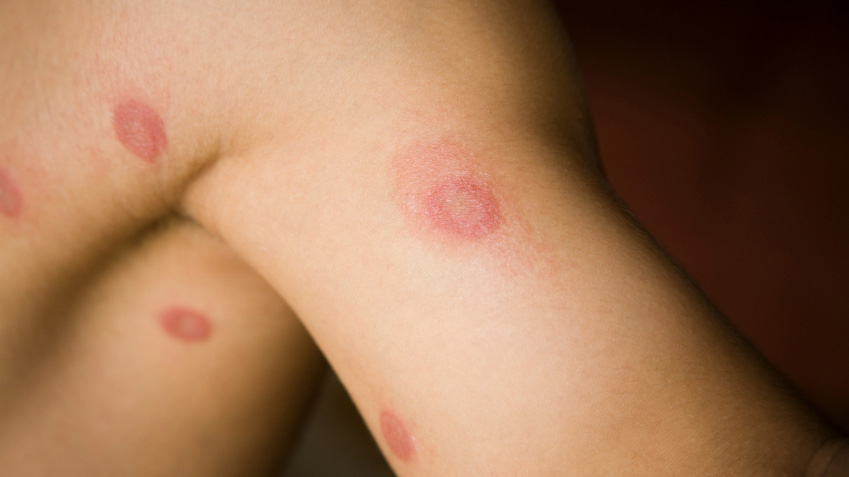
Волосы в очаге заражения обламываются на уровне луковицы или чуть выше, оставляя ости от 3 до 8 мм.
Если вовремя не начать лечение, есть большая вероятность, что на этих участках волосяной покров не восстановится уже никогда.
По степени тяжести данный патологический процесс врачи подразделяют на три формы:
- поверхностная;
- инфильтративная;
- инфильтративно-нагноительная.
Последняя – самая тяжелая, и может с легкостью перейти в хроническую форму. В 80% случаев хронического вялотекущего лишая, страдают женщины.
Как передается стригущий лишай
Стригущий лишай – высоко контагиозное заболевание. Кроме прямого контакта с больным, можно инфицироваться, прикоснувшись к личным вещам, постельному белью, предметам общего пользования.
Микроспория у человека может развиться после контакта с зараженными животными. В большинстве случаев – это бродячие собаки и кошки, особенно молодые особи. Реже лишай можно «подцепить» от домашних питомцев, крупного рогатого скота, грызунов.
Интересно, что споры гриба, упавшие с больного животного, не погибают в грунте до 3 месяцев. Поэтому, работая голыми руками с землей, риск заражения также велик.
Попадая в благоприятную среду (на кожу человека), споры начинают активно развиваться, поражая волосяные луковицы и верхние слои эпидермиса. Это происходит быстрее, если на коже есть небольшие порезы или царапины.
Стремительно разрастается мицелий гриба на детской коже, поскольку эпидермис в юном возрасте имеет более мягкую податливую структуру.
Симптомы трихофитии
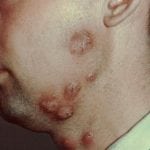
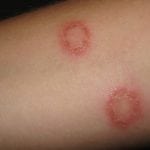

Начальная стадия заражения на гладкой коже проявляется в виде розоватых небольших пятнышек круглой или овальной формы с четко очерченными краями. Часто это 2-3 основных пятна, окруженные более мелкими (см. фото выше).
В центральной части такой бляшки наблюдается шелушение, иногда появляются небольшие пузырчатые высыпания, при надавливании на которые, вытекает гной. Больной чувствует неприятный зуд в очагах инфекции.
Труднее заметить стригущий лишай у человека на волосистых участках. В этом случае верным симптомом будет белый, напоминающий муку, чешуйчатый налет. Волосы на пораженных участках быстро теряют блеск, становятся ломкими и безжизненными. По мере прогрессирования болезни, они начинают выпадать, иногда оставляя над кожей короткие (6-8 мм) обломки.
При запущенных случаях может возникнуть вторичная бактериальная инфекция, которая значительно усугубляет течение болезни. Помимо выпадения волос, разрастания пораженных участков и жжения, начинают появляться гнойнички.
Не стоит думать, что стриженный лишай пройдет сам собой. При первых же симптомах следует обратиться к профилирующему врачу (дерматологу или микологу) и немедленно начать лечение.
В противном случае споры грибка распространяться по всему телу, и побороть болезнь будет значительно труднее.
Даже при своевременном выявлении, стригущий лишай у человека лечится не менее 3 недель , а в тяжелых случаях – до 2 месяцев.
Первые признаки стригущего лишая


Первые симптомы варьируются в зависимости от того, где вы инфицированы. При заражении кожи вы можете увидеть следующее:
- зудящие, чешуйчатые, слегка красные пятна на теле;
- пятна превращаются в волдыри, из которых просачивается гной;
- пятна будут красными и напоминать кругляшки.
Если вы испытываете дерматофитоз на ногтях , они могут стать толще, коже на ноге может начать растрескиваться. Если затронута голова, волосы вокруг инфекционного места ломаются, выпадают, и образуется лысина.
Стригущий лишай в детском возрасте
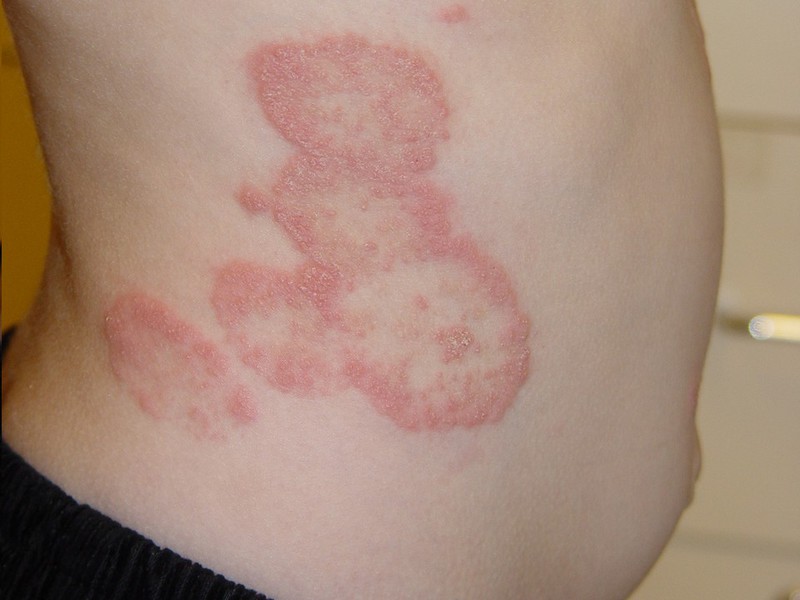
Трихофития у детей в основном поверхностного типа, когда заражение происходит спорами антропофильных (паразитирующих на человеке) трихофитонов в результате тесного контакта с больным.
При этой форме поражаются волосы и роговая прослойка эпидермиса.
При заражении от человека дерматофитоз внешне проявляется не сразу. Инкубационный период составляет 2-6 недель.
При выявлении на коже характерных отечных бляшек, шелушащихся по краям, жалобах на зуд и жжение в пораженных очагах, следует незамедлительно показать ребенка педиатру и детскому дерматологу.
Присутствие патогенных грибов определяется под светом лампы Вуда, а также исследованием соскобов под микроскопом. Если перечисленные методы дают неполную картину, проводятся вирусологические и культуральные исследования (посев).
У детей в большинстве случаев заражение лишаем происходит в учебных коллективах (детских садах, школах), в летних оздоровительных лагерях и при тесном контакте с больными животными.
Чаще других заболевают дети с ослабленным иммунитетом. В этом случае организму не хватает сил противостоять болезнетворным микроорганизмам. Для успешного излечения к общей терапии назначают комплекс витаминов и микроэлементов, укрепляющих иммунную систему.
В ряде случаев помимо классических симптомов лишая, в детском возрасте можно наблюдать:
- повышение температуры;
- вялость;
- отсутствие аппетита;
- увеличение лимфатических узлов.
Случаи исчезновения лишайных очагов без медикаментозного вмешательства крайне редки. Несколько таких исцелений зафиксировано у мальчиков пубертатного периода.
Специалисты объясняют этот феномен выработкой в подростковом возрасте ундециленовой кислоты, которая пагубно действует на грибок.
Течение болезни у взрослых
Хотя в большинстве случаев лишаем заражаются дети, во взрослом возрасте также присутствует риск инфицирования. Стригущий лишай называют профессиональной болезнью животноводов, поскольку люди данной специализации постоянно контактируют с сельскохозяйственными животными.
При заражении от крупного рогатого скота или на зверофермах, заболевание протекает тяжелее антропофильной формы, и быстро перетекает в инфильтративно-нагноительную стадию. Инкубационный период в этом случае также скоротечен – всего 5-7 дней.
Чаще всего первые очаги появляются в области висков, темени и на макушке и быстро разрастаются. При неправильном лечении по краям лишайного кольца появляются синюшные узелки и гнойнички.
Тяжелее всего микоспория протекает на фоне других заболеваний, ослабляющих иммунную систему, например, при ВИЧ.
Нетипичные формы стригущего лишая
- Микроспория ногтевых пластин. При данной форме ногти начинают утолщаться и становятся бугристыми, поверхность их на ощупь шершавая. Край пластины может быть покрыт серо-белыми пятнами и полосками.
- Микроспория лобковой зоны. Место поражения лишаем можно понять из названия – это лобок, внутренняя часть бедер, низ живота, половые губы. Кровеносная система в данной области очень хорошо разветвлена, что позволяет болезни быстро распространяться. При такой форме высок риск заражения полового партнера.
- Отягощенная микроспория. Данная форма хроническая, прогрессирует на фоне туберкулеза легких и кожи, артритов, ВИЧ. Для нее характерны проплешины и общее поредение волос.
Медикаментозное лечение
Для лечения стригущего лишая применяют антимикотические шампуни, гели, кремы, в составе которых присутствует клотримазол, микосептин, тербинафин. Наиболее эффективными являются следующие препараты:
Для наружного применения также используют серную или серно-дегтярную мазь. Схемы лечения в обязательном порядке должен назначать врач.
В запущенных случаях, когда площадь поражения лишаем велика и есть вероятность нагноения, местных препаратов бывает недостаточно. На данной стадии, наряду с наружными средствами, применяют лекарства комплексного действия в капсулах или таблетках:
Лечение народными средствами

Лечение в домашних условиях «бабушкиными» методами должно происходить в комплексе с традиционными средствами в качестве вспомогательной терапии.
В каждом конкретном случае нужно исходить из собственных ощущений, не игнорируя негативную реакцию собственного организма. Не лишним будет обговорить все нюансы с лечащим врачом.
Самыми эффективными средствами народной медицины в борьбе с лишаем являются следующие:
- Чеснок. Данное растение широко известно своими противовирусными и противогрибковыми свойствами. Для лечения лишая нужно дважды в день смазывать пораженные участки чесночным соком. Хорошим антимикотическим средством является мазь на основе чеснока и касторового масла. Для его приготовления 100 г измельченного чеснока заливают стаканом касторки и томят в духовом шкафу минимум 3 часа. Остывшую смесь используют наружно 2 раза в день.
- Прополис. Этот продукт пчеловодства излечивает целый спектр заболеваний. Для сведения лишая используют его спиртовой настой в соотношении 1:4. Полученным составом смачивают поврежденные участки каждые 4-5 часов на протяжении недели.
- Уксус. Для лечения лишая на большое место прикладывают тканевый компресс, смоченный раствором уксусной кислоты, и выдерживают 10 минут. Для появления положительного результата процедуру необходимо проводить каждые 2-3 часа в течение недели.
- Деготь. Данное средство обладает сильнейшим противогрибковым действием, уменьшает зуд, снимает воспаление. В домашних условиях деготь смешивают со сливочным маслом в соотношении 1:1 и полученную массу втирают в проблемные места. Перед применением лекарственных средств на основе дегтя, следует проконсультироваться с врачом, поскольку в ряде случаев наблюдается аллергическая реакция.
- Настои трав. Для снятия отечности, уменьшения воспаления и профилактики вторичных бактериальных инфекций применяют отвары календулы, ромашки, чистотела, лопуха. Но примочки и компрессы на основе лекарственных растений – лишь вспомогательное средство к основному лечению.
Профилактика
Чтобы обезопасить себя от данного заболевания, необходимо, в первую очередь, соблюдать правила личной гигиены. Если в семье уже есть зараженный, нужно предоставить ему отдельную комнату и ограничить с ним контакт. Нельзя пользоваться личными вещами больного (расческой, полотенцем, одеждой, банными и постельными принадлежностями).
Чтобы стригущий лишай не распространился на других членов семьи, нужно уделять особое внимание влажной уборке помещения и проводить ее не менее 1-2 раз в день . Бытовые приборы и другие предметы общего доступа необходимо протирать борным спиртом.
Также следует избегать контакта с бродячими животными, которые зачастую являются переносчиками лишая, и систематически осматривать своих животных на предмет проплешин. Выявить заражение на ранней стадии – значит избежать осложнений.
Прогноз
Стригущий лишай – заболевание малоприятное, однако не смертельное. При обнаружении его на начальной стадии и своевременной квалифицированной помощи уже через пару месяцев можно будет забыть о нем, как о страшном сне.
Если заниматься сугубо самолечением и дотянуть до инфильтративно-нагноительной формы, скорее всего, на теле останутся хорошо заметные проплешины на всю оставшуюся жизнь.
Видео
Микроспория бывает вызвана грибками Microsporum. Поражает не только места с волосяным покровом, но и гладкую кожу, иногда ногтевые пластинки. Более известное в народе наименование — стригущий лишай. Навеяно из-за внешних проявлений болезни: в местах, где располагается мицелий грибков, наблюдается обламывание волос, они кажутся коротко остриженными.
Разновидности и атипичные формы
Классифицируют микроспорию нескольких видов, в зависимости от места поражения:
- внедряется на гладкой коже;
- в районе волосистой части;
- на ногтях.
Инфекция также может быть вызвана разными возбудителями, в зависимости от чего специалисты делят заболевание на три разных формы:
- Зоонозная. «Хозяевами» грибков, перекочевавших к человеку и вызвавших у него заболевание, являются животные.
- Антропонозная. Эта форма передается от человека к человеку.
- Геофильная. Ее грибковые возбудители в основном обитают в почве.
Каждая из всех означенных форм микроспории проявляется одинаковыми симптомами, различий в течении не имеет и лечится одними и теми же методами. Классификация важна, в первую очередь, для специалистов-эпидемиологов, которым для эффективных противоэпидемических мероприятий необходимо определить источники инфекции.
Исходя из клинических критериев, которые учитывают развитие болезни, степень поражения тканей, ту или иную реакцию иммунной системы, следует выделить еще несколько видов микроспории:
- Поверхностная. Очаги можно заметить на гладкой коже, прямо под волосами.
- Экссудативная. Очаги наблюдаются на многих участках тела, имеет место отделение серозной жидкости.
- Ногтевая. Располагается на ногтевых пластинках.
- Хроническая. Та же поверхностная, но существующая достаточно длительный период времени.
Атипичные варианты микроспории могут протекать в малосимптомных формах, воспаление выражено неярко, шелушение слабое, что иногда ошибочно диагностируется как себорейный или аллергический дерматит, стрептодермия или розовый лишай.
Среди атипичных форм выделяют инфильтративно-нагноительную, абортивную или эритематозно-отечную.
Атипичная локализация — область ушной раковины или складки за ней, иногда подмышечные области, а также пах.
Причины возникновения
Микроспория получает развитие, когда патогенные грибки попадают на кожу от больных животных, людей, а также через прикосновения к зараженным предметам: постельному белью, расческам, головным уборам. Насчитывается более двух десятков видов гриба Microsporum. В окружающей среде грибки этого семейства сохраняются до нескольких лет. Зоофильные формы могут передаваться ограниченное число раз, т.к. их грибковый штамм на коже человека постепенно ослабляется.
Более восприимчивы к инфицированию дети лет 7-10. Сейчас увеличилось количество заболевших как среди новорожденных, так и взрослых. В детских заведениях обычно имеют место коллективные вспышки заболевания, требующие немедленных эпидемиологических действий. Это происходит по причине недостаточно развитого детского иммунитета и непросвещенности в вопросах личной гигиены. У взрослых людей патоген скорее будет уничтожен здоровым иммунитетом и микрофлорой или попросту смыт в процессе гигиенических мероприятий.
Заболеть микроспорией можно в случае наличия предрасполагающих к тому факторов, при которых грибок быстро внедряется и развивается. Такими факторами могут выступить нарушения целостности кожи (порезы, царапины), плохой иммунитет.
На активность Microsporum влияет не только его вид (зоофильный или антропогенный), но и количество перенесенных на человека спор. Тут степень риска заболеть будет зависеть от силы устойчивости иммунитета и от здоровья кожи.
Факторы, способствующие снижению защитных сил и толкающие микроспорию к развитию:
- генетическая предрасположенность;
- применение препаратов и мазей, угнетающих иммунитет;
- некоторые болезни сосудов или соединительной ткани, наследственный ихтиоз;
- серьезные заболевания, среди которых раковые опухоли, ВИЧ;
- избыточная потливость;
- издержки профессии;
- повышенная влажность среды.
Симптомы
Один из общих признаков — возникновение красного пятна, близкого к округлой, овальной форме, небольшого диаметра. Иногда наблюдается слияние таких пятен. Зуда или не бывает, или он слабо выражен. Могут увеличиться лимфатические узлы, изредка возникает головная боль, больного слегка лихорадит.
О внедрении грибка в местах роста волос на голове свидетельствует сначала красноватое пятнышко вокруг стержня волоса. В течение нескольких дней оно бледнеет, а сам волосок тускнеет и иссушается. Впоследствии он ломается и отпадает. Волосы кажутся коротко остриженными, эпидермис утолщается, покрываясь сероватыми чешуйками.
О проблемах на гладкой коже свидетельствует появление характерного увеличивающегося пятна. Тяжелая форма недуга способна охватить большое пространство. На теле постепенно развиваются корочки, пузырьки, перерастающие в крупные волдыри.
В редких случаях у мужчин поражается на лице место, где растут борода и усы. В этой области появляются гнойнички.
Керион. Так именуют тяжелую форму микроспории. Воспаление идет в глубокие слои, где формируется гной. Место поражения сильно гиперемированное, отечное, поры расширены. Если надавить — появляется желтоватый гной. Заболевший жалуется на головную боль, может повыситься температура, появляются признаки интоксикации. Ближайшие лимфатические узлы увеличиваются.
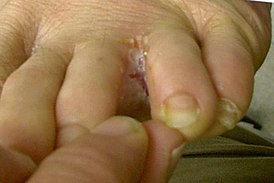
Форма, когда поражаются ногти, встречается редко. Сюда же можно отнести случаи, когда микроспория проявляется в области ладоней или подошв. При внедрении грибка в ногтевую пластину, на ней сначала появляется тусклое пятно. Затем оно белеет. Ноготь становится тонким и хрупким, впоследствии чаще всего разрушается.
Фото микроспории: как выглядит
Заражение человека происходит через частички шерсти и чешуйки больного животного непосредственно или опосредованно (лавочка на улице, плед в квартире).

Стригущий лишай на лице. Образуются разные по размеру пятна, внутри светлые, с темной окантовкой.

Глубокая форма заболевания. Бляшки содержат гнойную жидкость, есть сильный отек. Источниками выступают животные.

Лечение стригущего лишая в этой области длительное. Обязательно необходимо наблюдение специалиста.
