Трофобластическая болезнь клинические рекомендации 2017
Содержание:
ЗТО – злокачественные трофобластические опухоли
ИПЗ – инвазивный пузырный занос
МКБ 10 – Международная классификация 10 пересмотра
МРТ – магнитно-резонансная томография
ПЗ – пузырный занос
ПЭТ – позитронно-эмиссионная томография
ПЭТ-КТ – позитронно-эмиссионная томография, совмещенная с компьютерной томографией
РКТ – рентгеновская компьютерная томография
ТБ – трофобластическая болезнь
ТН – трофобластические неоплазии
ТО – трофобластические опухоли
ТОПЛ – трофобластическая опухоль плацентарного ложа
УЗКТ – ультразвуковая компьютерная томография
ХГЧ – хорионический гонадотропин человека
1. 2017 Клинические рекомендации "Трофобластические опухоли" (Ассоциация онкологов России).
Определение
Понятие «трофобластическая болезнь» (ТБ), синоним «трофобластические опухоли» (ТО), «трофобластические неоплазии» (ТН) — включает связанные между собой формы патологического состояния трофобласта: простой пузырный занос, инвазивный пузырный занос, хориокарцинома, опухоль плацентарного ложа и эпителиоидная трофобластическая опухоль. Трофобластические опухоли составляют 1% от всех онкогинекологических опухолей и поражают женщин преимущественно репродуктивного возраста. ТО характеризуются высокой злокачественностью, быстрым отдаленным метастазированием и, при этом, высокой частотой излечения только с помощью химиотерапии даже при наличии отдаленных метастазов. После излечения сохраняется репродуктивная функция у абсолютного большинства молодых женщин.
Терминология
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнено еженедельное исследование сыворотки крови на ХГЧ после удаления ПЗ
Выполнено морфологическое исследование соскоба из полости матки после удаления пузырного заноса
Выполнено ультразвуковое исследование брюшной полости и малого таза после удаления ПЗ
Выполнено рентгенологическое исследование легких после удаления пузырного заноса
Произведена оценка группы риска резистентности по шкале ФИГО при установлении диагноза ЗТО для выбора химиотерапии первой линии
Проведена химиотерапия первой линии в соответствии с группой риска
Выполнено мониторирование эффективности лечения по уровню ХГЧ
Уровни достоверности доказательств в соответствии с классификацией Агентства по политике медицинского обслуживания и исследований (AHCPR, 1992)
Уровни достоверности доказательств
Описание
Доказательность, основанная на мета-анализе рандомизированных контролируемых исследований
Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном
Доказательность, основанная как минимум на одном крупном нерандомизированном контролируемом исследовании
Доказательность, основанная как минимум на одном квазиэксперементальном исследовании с хорошим дизайном
Доказательность, основанная на неэкспериментальных описательных исследованиях с хорошим дизайном, типа сравнительных исследований, корреляционных исследований и исследований случай-контроль
Доказательность, основанная на мнении экспертов, на опыте или мнении авторов
Уровни убедительности рекомендаций в соответствии с классификацией Агентства исследований и оценки качества медицинского обслуживания (AHRQ, 1994)
Уровень убедительности рекомендации
Уровни достоверности доказательств
Описание
Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном
Доказательность, основанная на хорошо выполненных нерандомизированных клинических исследованиях
Доказательность, основанная на мнении экспертов, на опыте или мнении авторов. Указывает на отсутствие исследований высокого качества
Трофобластические опухоли составляют менее 1 % злокачественных новообразований женских половых органов. Трофобластическая болезнь чаще поражает женщин Азии, чем Северной Америки и Европы. Опухоли связаны с беременностью. Трофобластическая малигнизация (хориокарцинома, трофобластическая опухоль на месте плаценты и эпителиоидная трофобластическая опухоль) может возникнуть после любой беременности, но особенно возрастает риск после пузырного заноса. Трофобластические опухоли имеют свой высокоспецифичный опухолевый маркер — хорионический гонадотропин (ХГ). ХГ является наиболее совершенным маркером беременности и трофобластических опухолей: вне этих состояний его уровень очень низок, а при всех процессах, связанных с образованием трофобласта, содержание этого гормона в сыворотке крови и его экскреция с мочой значительно повышаются.
Уникальность трофобластической болезни заключается в ее происхождении из элементов плодного яйца — внешнего слоя оболочки зародыша — трофобласта. В основе патологической трансформации трофобласта лежит нарушение процессов оплодотворения и дифференцировки тканей.
Морфологическое строение. Согласно Морфологической классификации ВОЗ (2000) термин «трофобластическая болезнь» обобщает группу патологических состояний трофобласта: полный и частичный пузырный занос (доброкачественные формы трофобластической болезни), инвазивный пузырный занос, хориокарциному, трофобластическую опухоль на месте плаценты и эпителиоидную трофобластическую опухоль.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ПО СИСТЕМЕ TNM (2002) И МЕЖДУНАРОДНОЙ ФЕДЕРАЦИИ АКУШЕРОВ И ГИНЕКОЛОГОВ (FIGO, 2000)
Т — первичная опухоль (по данным физикального осмотра, методам визуализации, включая урографию и цистоскопию).
M — отдаленные метастазы (по данным физикального осмотра, методам визуализации, включая урографиию и цистоскопию).
1. ХГ >100 000 млМЕ/мл.
2. Период между окончанием предшествующей беременности и диагнозом >6 мес.
А — нет факторов риска. В — 1 фактор риска. С — 2 фактора риска.
T — первичная опухоль
М — отдаленные метастазы
Мх — недостаточно данных для определения отдаленных метастазов.
М0 — нет признаков отдаленных метастазов. М1 — имеются отдаленные метастазы: М1а — метастазы в легком;
M1b — другие отдаленные метастазы с поражением или без поражения легких.
Метастазы в гениталиях (влагалище, яичник, широкая связка, маточная труба) классифицируются как Т2. Любое вовлечение других структур классифицируют как М.
pTNM — патолого-анатомическая классификация
pT, рМ категории соответствуют T и M категориям.
Таблица 37.1. Классификация трофобластических опухолей по системе TNM
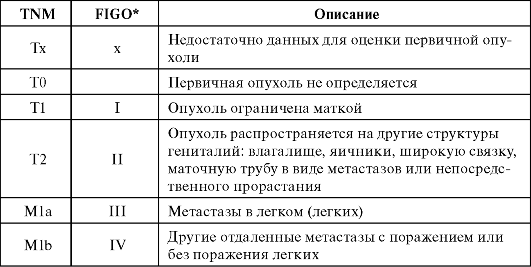 Обратите внимание!
Обратите внимание!
* Стадии I-IV подразделяются на А и В с учетом факторов прогноза.
В настоящее время используется усовершенствованная классификация FIGO 2000 г. и прогностических факторов (табл. 37.2).
Таблица 37.2. Классификация FIGO (2000) и прогностических факторов
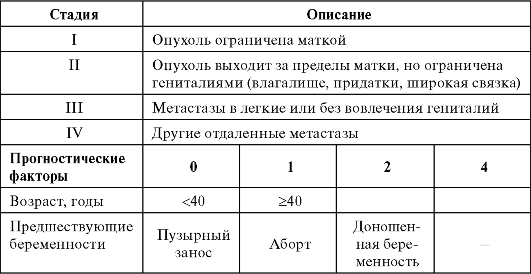 Окончание табл. 37.2
Окончание табл. 37.2
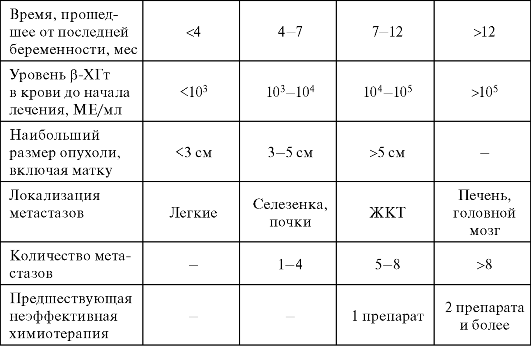 Категория риска:
Категория риска:
• общий прогностический балл 8 = высокий риск.
Частичный пузырный занос наиболее часто проявляется симптомами начинающегося или неполного аборта, т.е. кровотечением в I триместре беременности. Наиболее характерно сочетание таких симптомов, как кровянистые выделения из половых путей, боли внизу живота, токсикоз и несоответствие размеров матки предполагаемому сроку беременности.
У больных с полным пузырным заносом кровянистые выделения, как и при частичном пузырном заносе, являются наиболее частым симптомом, однако по характеру выделения обычно более разнообразны, с различными включениями по типу пузырьков или с серозногнойной примесью (из-за распада опухоли). При полном пузырном заносе, в отличие от частичного, возрастает риск таких осложнений, как интоксикация, гестоз и дыхательная недостаточность, связанная
с возможной эмболией или интоксикацией. В случае инвазивного роста (инвазивный пузырный занос) кровотечения усиливаются, вплоть до профузных.
Основной симптом хориокарциномы — маточные кровотечения во время беременности или после ее окончания. Клиническая манифестация метастазов зависит от их локализации (в легких, головном мозгу, печени): кровохарканье, острая неврологическая симптоматика и др.
Гинекологический анамнез с подробным выяснением особенностей предшествовавшей беременности, гинекологический осмотр, УЗИ, гистологическое исследование опухоли, определение уровня β-ХГ. При подозрении на злокачественный процесс, помимо рентгенографии легких, выполняют КТ или МРТ брюшной полости и головного мозга, иммуногистохимические исследования.
Многолетний опыт лекарственной терапии трофобластической болезни позволил разработать стандарты лечения. При этом более 2 /3 больных вылечиваются после применения стандартной химиотерапии 1-й линии, остальные пациентки — при использовании других режимов химиотерапии.
Показания к хирургическому лечению предусматривают купирование осложнений, вызванных химиотерапией или ростом опухоли, и резекцию химиорезистентных опухолевых очагов.
Лечебная тактика в зависимости
от гистологического варианта и стадии
При пузырном заносе осуществляется эвакуация последнего с гистологическим исследованием материала. В дальнейшем проводят тщательный мониторинг:
1) еженедельное определение сывороточного β-ХГ до двух нормальных показателей, далее ежемесячно в течение 6 мес;
2) УЗИ малого таза через 2 нед после эвакуации пузырного заноса, далее — ежемесячно до нормализации ХГ;
3) рентгенография легких после эвакуации пузырного заноса, далее — через 4 и 8 нед при динамическом снижении ХГ;
4) ведение менограммы пациенткой в течение 3 лет;
5) гормональная контрацепция в течение 1 года.
Химиотерапия не применяется. Только в случае, когда невозможно провести мониторинг, рекомендуется назначить монохимиотерапию метотрексатом. Если больная старше 40 лет и не планирует беременности, может быть выполнена экстирпация матки.
I стадия (локализация опухоли в матке). Монохимиотерапия метотрексатом или дактиномицином. Повторение курсов с 15-го дня химиотерапии. В процессе лечения еженедельно определяют содержание ХГ. Лечение продолжается до трех нормальных уровней ХГ. В случае резистентности к монохимиотерапии больным назначают ПХТ по схеме MAC или EMA-CO.
Пациенткам старше 40 лет и не планирующим беременность выполняют гистерэктомию c адъювантной химиотерапией метотрексатом или дактиномицином. После лечения проводится ежемесячный мониторинг ХГ в течение 12 мес с назначением гормональной контрацепции.
II (опухоль в пределах малого таза) и III (метастазы в легкие) стадии. Оценка риска проводится по шкале ВОЗ. При низком риске (7 баллов и менее) возможно назначение химиотерапии 1-й линии метотрексатом или дактиномицином. В случае резистентности переходят на ПХТ по схеме EMA-CO. При высоком риске (8 баллов и более) назначают в качестве 1-й линии ПХТ по схеме EMA-CO. При резистентности — ПХТ по схеме EMA-CE. Лечение продолжается до полного регресса опухолевых очагов и трех еженедельных нормальных показателей ХГ.
После лечения проводится ежемесячный мониторинг ХГ в течение 12 мес с назначением гормональной контрацепции.
IV стадия (отдаленные метастазы). Все больные получают ПХТ по схеме EMA-CO, при прогрессировании — EMA-CE. В некоторых клинических ситуациях возможно удаление матки, метастатических очагов (метастазов в головной мозг, печень, легкое). При метастазах в головной мозг конкурентно с химиотерапией назначают облучение.
После лечения проводится ежемесячный мониторинг ХГ в течение 24 мес с назначением гормональной контрацепции.
Несмотря на высокую агрессивность злокачественных форм опухолей (быстрое гематогенное метастазирование), заболевание высококурабельно благодаря эффективной современной химиотерапии с высокими показателями выживаемости (более 90 %) и восстановлением фертильности у молодых женщин. Однако большие трудности возникают при резистентных формах, когда эффективность лечения падает до 50-75 %. Сегодня общая выживаемость пациенток со злокачественными трофобластическими опухолями (низкий и высокий риск резистентности) составляет 98 %. Прогноз рассчитывают по балльной системе FIGO. При 0-6 баллах выживаемость больных составляет 100 %, при 7 баллах и более — 90 %.
Вопросы для самоконтроля
1. Приведите данные об эпидемиологии трофобластической болезни.
2. Какие факторы повышают риск возникновения трофобластических опухолей?
3. Какую группу патологических состояний трофобласта, согласно морфологической классификации ВОЗ, обобщает термин «трофобластическая болезнь»?
4. Приведите клиническую классификацию по системе TNM и Международную классификацию федерации акушеров и гинекологов.
5. Какие методы применяются в диагностике трофобластических опухолей?
6. Что является маркером трофобластических опухолей?
7. Какие методы лечения трофобластических опухолей используют на современном этапе?
8. Как меняется лечебная тактика в зависимости от гистологического варианта стадии заболевания?
9. Как определяется прогноз при трофобластической болезни?
Трофобластическая болезнь лечение, симптомы, признаки, метастазы, прогноз.
Трофобластические опухоли беременности (ТОБ) – группа взаимосвязанных опухолей, которые возникают в условиях ненормального оплодотворения.
Они включают в себя пять клиникопатологических типов:
- полный пузырный занос (ППЗ);
- частичный пузырный занос (ЧПЗ);
- инвазивный пузырный занос (ИПЗ);
- хориокарцинома (ХК);
- трофобластическая опухоль плацентарного ложа (ТОПЛ).
Эти опухоли составляют менее 1 % всех злокачественных гинекологических опухолей.
С одной стороны, они имеют опасный высокий злокачественный потенциал для жизни женщин фертильного возраста, с другой, характеризуются высокой излечимостью, если к лечению приступать на ранних стадиях в соответствии с четко установленными правилами.
Эпидемиология
ТОБ чаще всего возникают после разрешившейся беременности, но также могут возникать после внематочной беременности, самопроизвольных и искусственных абортов.
У 20 % женщин трофобластические опухоли проявляют себя в виде ИПЗ или метастатических опухолей.
Заболеваемость ТОБ после спонтанного аборта составляет 1:15000 абортов, после нормально разрешившейся беременности – 1:150000 нормальных родов. Общая заболеваемость ТОБ при всех видах беременности составляет 1:40000.
Патогенез
ППЗ характеризуются трофобластической гиперплазией и атипией. Изменения обнаруживают в парах хромосом 46ХХ или 46ХY. Обе ХХ хромосомы при этом андрогенетические, то есть имеют отцовское происхождение. Это связано с оплодотворением пустой яйцеклетки гаплоидным набором хромосом сперматозоида, который подвергается дублированию. Иногда происходит оплодотворение пустой яйцеклетки двумя сперматозоидами. Материнский ядерный геном в процессе транскрипции теряется, но при этом обнаруживают митохондриальную ДНК. При ЧПЗ обнаруживают вариабельность развития ненормальных ворсинок и фокальную трофобластическую гиперплазию в ассоциации с эмбриональными тканями.
ЧПЗ содержит, как правило, материнские и отцовские хромосомы, и триплоидные наборы, например XXY, что происходит при оплодотворении нормальной яйцеклетки двумя сперматозоидами.
ИПЗ возникает, когда ткань пузырного заноса внедряется в стенку миометрия. Так как своих сосудов трофобластические опухоли не имеют, они обладают протеолитическими свойствами, разрушая материнские сосуды. Это может привести к разрыву матки и развитию тяжелого внутрибрюшного кровотечения. Инвазивный пузырный занос развивается в 15 % у пациенток с полным пузырным заносом и у 5 % женщин с частичным пузырным заносом.
Как правило, ИПЗ локализован маткой и не метастазирует. ХК представляет собой анапластическую трофобластическую ткань, состоящую из цитотрофобластов и синцитиотрофобластов.
ХК может возникать при любой беременности и чаще всего является следствием полного пузырного заноса. Из-за разрушения материнских сосудов хориокарцинома метастазирует гематогенно. Чаще всего метастазы поражают легкие (у 80 % женщин с ХК), в 30 % случаев выявляют метастазы во влагалище. У 10 % пациенток метастазы поражают печень, головной мозг, почки, желудочно-кишечный тракт, селезенку, что представляет собой наибольшую угрозу смерти.
ТОПЛ развивается из промежуточных клеток трофобласта. Микроскопически они не имеют ворсин и характеризуются пролиферацией клеток с овальными ядрами и эозинофильной цитоплазмой. ТОПЛ характеризуется медленным ростом, локальным проникновением в миометрий, нечастым гематогенным и лимфогенным метастазированием. Эндокринологически в отличии от ХК эти опухоли выделяют плацентарного лактогена в большем количестве, чем хорионического гонадотропина человека (ХГЧ). Для ТОПЛ характерно низкое содержание ХГЧ. В связи с чем их диагностика может быть затруднена.
Показания к лечению
1. После беременности с пузырным заносом
Ранняя диагностика беременности с пузырным заносом c помощью ультразвукового исследования (УЗИ) позволяет диагностировать его на ранних этапах появления.
После эвакуации пузырного заноса диагноз ТОБ устанавливается на основании следующих данных, определенных the International Federation of Gynecologists and Obstetricians (FIGO):
- повышенный уровень ХГЧ в виде плато в течение как минимум трех недель без тенденции к снижению;
- рост ХГЧ на 10 % и более при трех или более измерениях в течение двух недель;
- сохраняющийся в течение 6 месяцев после эвакуации пузырного заноса повышенный уровень ХГЧ;
- гистологический диагноз хориокарцинома.
2. После беременности без пузырного заноса
После нормально протекающей беременности обычно уровень ХГЧ не определяют. Тем не менее, любая женщина репродуктивного возраста, имевшая беременность в анамнезе, с аномальным кровотечением или с выявленными метастазами должна пройти скрининг ХГЧ.
Тщательное клиническое, инструментальное и радиологическое исследования должны быть выполнены для определения стадии заболевания при повышенном уровне ХГЧ. Быстрый рост, широкая диссеминация, высокая склонность к кровотечениям делают эту опухоль объектом неотложной медицинской помощи.
Определение уровня ХГЧ
В норме ХГЧ синтезируют синцитиотрофобласты развивающейся плаценты. В отличие от этого гипергликозилированный ХГЧ синтезируют трофобласты опухоли. Этот гликопротеид состоит из двух субъединиц, О±- субъединицы, общей для гликопротеидов этой группы, и OI- субъединицы, специфичной только для этого гормона.
Уровень и характер изменений OI-ХГЧ имеет важное значение для диагностики и оценки эффективности лечения ТОБ. После эвакуации пузырного заноса OI-ХГЧ исчезает через 8-10 недель. Персистенция уровня ХГЧ свидетельствует о местном или метастатическом распространении болезни.
При мониторинге уровня ХГЧ в сыворотке или моче, можно диагностировать инвазивную болезнь на ранней стадии и своевременно начать лечение. При лечении динамика изменения уровня ХГЧ должна проводиться еженедельно в одной и той же лаборатории.
Изменение содержания ХГЧ во время лечения является ориентиром целесообразности продолжения лечения по используемой схеме или переключения на другую.
Ложный позитивный уровень ХГЧ
Ложное увеличение ХГЧ может происходить из-за наличия гетерофильных антител, которые мешают качественному иммуноанализу. Такие состояния крайне редки, но ложноположительный уровень ХГЧ может ввести в заблуждение при попытке определить нарушения беременности, такие как внематочная или ТОБ.
Неправильное толкование ложноположительного теста могут быть причиной неверной лечебной тактики, включая хирургию и химиотерапию, если основываться только на повышенном уровне ХГЧ.
Следует заподозрить ложноположительный результат ХГЧ в случаях, если клиническая картина не соответствует лабораторным данным, если в анамнезе отсутствует беременность, если пациентки проходят лечение с постоянно низким уровнем ХГЧ, который не реагирует на лечение соответствующим образом.
В редких случаях источником увеличения ХГЧ, особенно у женщин, приближающихся к менопаузе, является гипофиз.
При подозрении на ложноположительный уровень ХГЧ необходимо определить содержание этого гормона в моче, так как гетерофильные антитела не проходят через почечный фильтр.
Диагностика и стадирование
1. Диагностика
Как только у пациентки установлены повышенный или повышение уровня ХГЧ, необходимо тщательное лабораторное исследование общего анализа периферической крови, биохимического анализа для оценки функции печени и почек, а также начального значения уровня ХГЧ. Обязателен гинекологический осмотр, который позволяет выявить метастазы во влагалище.
Влагалищные метастазы могут служить причиной обильных кровотечений. Инструментальное исследование должно включать в себя УЗИ тазовых органов для оценки наличия трофобластической ткани в матке, а также распространенности опухоли в тазу.
Обязательным является исследование органов грудной клетки, так как легкие являются местом наиболее частого метастазирования. Легочные метастазы при компьютерной томографии (КТ) могут быть обнаружены у 40% пациенток с отрицательным результатом обычной рентгенографии органов грудной клетки (ОГК).
Тем не менее, КТ ОГК не является обязательной диагностической процедурой, если метастазы в легких выявлены при обычной рентгенографии, и выполнение КТ не изменит лечебную тактику. При отсутствии метастатического поражения легких и влагалища метастазы в печени, мозгу и других органах редки, и визуализацию головного мозга не выполняют, что является ошибкой.
Магнитно-резонансная томография (МРТ) с контрастированием должна быть выполнена всем женщинам с метастазами или морфологически подтвержденным диагнозом хориокарцинома. Однако специально нет необходимости гистологически верифицировать диагноз, так как высока вероятность развития трудно контролируемого кровотечения.
Роль позитронно-эмиссионной компьютерной томографии сводится к обнаружению активных очагов опухоли и подтверждению активности очагов, выявленных другими методами исследования.
2. Стадирование
Классификация FIGO и TM
Для классификации трофобластических опухолей беременности используется классификация FIGO и ТМ.
Клиническая классификация злокачественной трофобластической опухоли беременности по системе TM и стадиям FIGO идентична.
В отличие от других локализаций – N категория (регионарные лимфатические узлы) в классификации данной патологии не применяются. Гистологическое подтверждение не требуется в том случае, если уровень ХГТ аномально повышен.
Следует отражать анамнез заболевания до начала химиотерапии. Специфичность классификации этой опухоли состоит в анализе анатомического распространения опухоли с учетом основных прогностических факторов исхода болезни.
Способами оценки категорий Т и М являются:
- Категории Т — Клиническое обследование, методы визуализации, эндоскопическое обследование, уровень ХГЧ в сыворотке крови и моче;
- Категории М — Клиническое обследование, методы визуализации и оценка уровня ХГТ в сыворотке крови и моче;
- Категории риска — Возраст, исход предшествующей беременности, время от момента диагностики беременности, уровень ХГТ в сыворотке крови/моче до начала лечения, размер наибольшей опухоли, локализация метастазов, количество метастазов, а также учитываются результаты предыдущей неэффективной химиотерапии, чтобы рассчитать прогностический показатель, подразделяющий случаи на категории высокого и низкого риска;
- Т — Первичная опухоль;
- ТХ — Первичная опухоль не может быть оценена;
- Т0 — Первичная опухоль не определяется;
- Т1 — I Опухоль ограничена маткой;
- Т2 — II Опухоль распространяется на другие генитальные структуры: влагалище, яичники, широкую связку матки, маточную трубу путем метастазирования или непосредственного распространения;
- М1а — III Метастазы в легком (их);
- М1b — IV Другие отдаленные метастазы.
Примечание: *стадии I-IV подразделяются на А и В в соответствии с прогностическим показателем.
- М — отдаленные метастазы;
- М0 — нет отдаленных метастазов;
- М1 — отдаленные метастазы;
- М1а — метастазы в легких;
- М1b — метастазы в других органах.
Примечание: метастазы в гениталиях (во влагалище, яичниках, широкой связке матки, маточной трубе) классифицируются как Т2. Любое поражение негенитальных структур, (непосредственная инвазия или метастазы) классифицируется как М.
Лечение
Принципы лечения пузырного заноса заключается в незамедлительном удалении содержимого матки. В случаях нежелания женщины сохранить фертильность может быть выполнена гистерэктомия.
Необходимо тщательное гистологическое исследование удаленного материала.
После удаления пузырного заноса больные должны быть подвергнуты динамическому контролю за уровнем ХГЧ в сыворотке крови. Он осуществляется еженедельно до тех пор, пока его уровень при трех последовательных исследованиях не станет нормальным. Это, как правило, случается в течение 10 недель после эвакуации пузырного заноса.
В последующем контроль содержания ХГЧ в сыворотке крови производится ежемесячно в течение 6 месяцев и затем еще 6 месяцев с двухмесячным интервалом.
Химиотерапия является весьма эффективным методом лечения подавляющего большинства женщин с ТОБ.
Излечение составляет от 100 % при низком риске и до 80-90 % при высоком риске в ряде центров. Не смотря на успешное лечение химиотерапией, нельзя упускать из виду роль других методов, таких как хирургия и лучевая терапия. Считается, что наилучший результат лечения достигается в случаях, когда пациентки лечатся под эгидой мультидисциплинарной команды.
Низкий риск
Метотрексат и дактиномицин в режиме монохимиотерапии наиболее широко используются при опухолях низкого риска.
- метотрексат 0,4 мг/кг внутривенно струйно или внутримышечно в течение 5 дней, курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего);
- дактиномицин по 12 мкг/кг внутривенно в течение 10-15 мин в течение 5 дней курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего);
- дактиномицин 1,25 мг/м2 внутривенно в течение 10-15 мин однократно каждые 2 недели;
- метотрексат 1мг/кг внутривенно или внутримышечно в 1, 3, 5 и 7-й дни;
- кальция фолинат 0,1 мг/кг внутривенно струйно во 2, 4, 6, 8 дни, курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
Лечение проводят до нормализации уровня ХГЧ плюс три курса химиотерапии на фоне нормального маркера. В случаях резистентности к одному из препаратов оправдана монотерапия вторым – в тех случаях, когда по сумме баллов пациентка остается в группе низкого риска. В остальных случаях переходят на комбинированную химиотерапию.
Высокий риск
При лечении больных группы высокого риска показана комбинированная химиотерапия. В настоящее время схемой выбора является комбинация ЕМА-СО с вероятностью излечения от 70 % до 90 %. Похожая схема EMA-EP, содержащая цисплатин, может быть использована в случаях развития устойчивости к ЕМА-СО.
- 1-й день: этопозид 100 мг/м2 внутривенно в течение 1 часа, дактиномицин 0,5 мг внутривенно в течение 10-15 минут, метотрексат 100 мг/м2 внутривенно струйно и далее 200 мг/м2 в виде непрерывной инфузии в течение 12 часов;
- 2-й день: этопозид 100 мг/м2 внутривенно в течение 1 часа, дактиномицин 0,5 мг внутривенно в течение 10-15 минут, кальция фолинат 15 мг внутривенно или внутрь каждые 12 часов 4 раза, начиная через 24 часа после начала введения метотрексата;
- 8-й день: винкристин 1 мг/м2 внутривенно струйно,
- циклофосфамид 600 мг/м2 внутривенно в течение 20-30 минут.
Курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
Лечение проводят до нормализации уровня ХГЧ плюс три курса химиотерапии на фоне нормального маркера.
В случаях резистентности опухоли к стандартному лечению первой линии используются цисплатин-содержащие схемы химиотерапии.
В тех случаях, когда имеется массивное поражение легких с соответствующей клинической симптоматикой, может быть целесообразна редукция дозы цитостатиков (иногда до 50 %) во избежание легочно-сердечной декомпенсации.
- этопозид 100 мг/м2 внутривенная инфузия в течение 1 часа в 1-й день;
- цисплатин 80 мг/м2 внутривенная инфузия со скоростью не более 1 мг/мин с пред- и постгидратацией в 1-й день;
- с 8 дня вводятся препараты по схеме ЕМА (исключая введение дактиномицина и этопозида на второй день); 8-й день: этопозид 100 мг/м2 внутривенная инфузия в течение 1 ч, дактиномицин 0,5 мг внутривенно в течение 10-15 мин;
- метотрексат 100 мг/м2 внутривенно струйно и далее 200 мг/м2 в виде непрерывной внутривенной инфузии в течение 12 часов;
- 9-й день: кальция фолинат 15 мг внутривенно струйно или внутрь каждые 12 часов 4 раза, начиная через 24 часа после начала введения метотрексата.
Курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
- цисплатин 20 мг/м2 внутривенная инфузия со скоростью не более 1 мг/мин с пред- и постгидратацией в 1-5-й дни или 100 мг/м2 внутривенная инфузия со скоростью не более 1 мг/мин с пред- и постгидратацией в 1 день;
- винбластин 0,2 – 0,3 мг/кг внутривенно струйно в 1-й и 2-й дни;
- блеомицин 30 мг/м2 внутривенно в течение 10 мин 1 раз в неделю (1, 8, 15 дни).
Курсы повторяют каждые 3 недели (начало следующего на 22-й день от начала предыдущего).
В ряде случаев локализация метастазов может требовать внесения корректив в стандартную тактику лечения.
Например, метастатическое поражение головного мозга требует повышения дозы метотрексата до
1000 мг/м2 в схеме ЕМА-СО. Введение метотрексата в столь высокой дозе требует ощелачивания мочи.
В зависимости от размеров и числа метастазов в головном мозгу может быть применена лучевая терапия на весь головной мозг в дозе 40 гр.
При метастатическом поражении печени может быть проведена лучевая терапия на печень в дозе 20 гр. или внутриартериальная химиотерапия.
Следует понимать, что лучевая терапия на головной мозг или печень скорее преследует цель предупреждения угрожающего жизни кровотечения, чем излечения метастатического поражения.
В случаях, если консервативное лечение не привело к регрессии опухоли (в том числе метастазов в легких, печени либо головном мозгу), следует рассматривать возможность хирургического удаления остаточной опухоли. Возможно выполнение эмболизации метастазов в печени. Метастазы в селезенке из-за высокой угрозы кровотечения из селезеночных сосудов являются абсолютным показанием к спленэктомии. Хирургическое лечение в объеме гистерэктомии показано также в случаях кровотечения, которое не удается остановить консервативными методами, а также в случае перфорации матки.
Трофобластическая опухоль плацентарного ложа
Основной метод лечения пациенток с ТОПЛ – хирургический, так как опухоль мало чувствительна к химиотерапии и имеет место глубокое поражение миометрия. Во время операции рекомендуют выполнять тотальную или селективную тазовую лимфаденэктомию, так как для ТОПЛ характерен лимфогенный путь метастазирования.
Возможность беременности после лечения
Пациентки, успешно завершившие химиотерапию, сохраняют нормальную репродуктивную функцию.
По данным литературы сообщено в общей сложности о 2657 беременностях после химиотерапии. Из них у 77 % женщин родились в срок доношенные дети, у 5 % наблюдались преждевременные роды, у 1 % пациенток – мертворождение, у 15 % самопроизвольные выкидыши.
Не смотря на использование потенциально тератогенных препаратов, сообщений о пороках развития после химиотерапии не поступало. Нет разницы в сроках зачатия и вынашивания беременности в зависимости от схемы химиотерапии.
Психосоциальные проблемы
Женщины, у которых развивается ТОБ, могут испытывать значительные нарушения настроения, семейные проблемы, а также беспокойство по поводу будущей беременности. Пациентки могут испытывать клинически значимые уровни беспокойства, усталость, злость, растерянность, сексуальные проблемы, волнение о будущей беременности, о прошлой беременности в течение долгого промежутка времени. Пациентки с метастазами подвергаются риску психических расстройств.
Наблюдение, сроки и объем обследования.
- клиническое обследование;
- гинекологическое исследование;
- лабораторное исследование (ХГЧ) ежемесячно в течение первого года, каждые 4 месяца в течение 2 года и далее ежегодно в течение 2 лет.
В течение года после окончания лечения необходима контрацепция (предпочтительнее гормональная).
К вопросу о будущей беременности можно вернуться через год после окончания лечения при низком риске и через 2 года при опухолях высокого риска.
