Увеличение лимфоузлов при мононуклеозе
Содержание:


Инфекционный мононуклеоз
Общая часть
Патогенез заболевания связан с внедрением вируса в В-лимфоциты с последующей их пролиферацией, гиперплазией лимфоидной и ретикулярной ткани.
Клиническими проявлениями болезни являются: повышение температуры тела, интоксикация, ангина, увеличение лимфатических узлов преимущественно шейной группы, гепато- и спленомегалия.
Редкими, но тяжелыми осложнениями инфекционного мононуклеоза являются разрыв селезенки и неврологическая симптоматика.
Диагностируется инфекционный мононуклеоз на основании клинических симптомов, изменений в клиническом анализе крови и выявлении специфических антител в крови.
Лечение заболевания симптоматическое.
-
Эпидемиология Источником вируса являются больные с клинически выраженными или стертыми формами болезни, а также здоровые вирусоносители. От больных вирус выделяется в инкубационном периоде, весь период клинических проявлений и с 4-й по 24-ю неделю в периоде реконвалесценции.
Механизм передачи инфекции аэрозольный. Путь передачи — воздушно-капельный. Реализуется при непосредственном контакте (при поцелуе, через руки, игрушки и предметы обихода). Возможен половой и трансплацентарный пути передачи.
Естественная восприимчивость к вирусу инфекционного мононуклеоза высокая.
Распространено заболевание повсеместно.
Большинство заболевших — дети, подростки, молодые люди от 14 до 29 лет. Чаще болеют лица мужского пола. При заражении в раннем детском возрасте первичная инфекция протекает в виде респираторного заболевания, в более старшем возрасте — бессимптомно. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза, поэтому клинически выраженные формы среди взрослых встречаются редко.
Заболеваемость спорадическая в течение всего года с двумя умеренно выраженными подъемами весной и осенью.
- Классификация Общепринятой классификации не существует. По степени тяжести различают инфекционный мононуклеоз:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелое течение.
- Код МКБ 10 В27 — Инфекционный мононуклеоз.
Этиология и патогенез
- Этиология Возбудителем заболевания является ДНК-геномный В-лимфотропный вирус человека (вирус Эпштейна-Барр), относящийся к семейству Herpesviridae, подсемейству Gammaherpesviridae, роду Lymphocryptovirus.
Вирус малоустойчив во внешней среде. Быстро погибает при высыхании, под действием высокой температуры, при обработке всеми дезинфицирующими средствами.
- Патогенез
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. При последующей вирусемии возбудитель внедряется в В-лимфоциты, вызывает их пролиферацию и диссеминирует по всему организму. Распространение вируса вызывает гиперплазию лимфоидной и ретикулярной ткани, вызывая отечность носовых раковин и слизистой оболочки ротоглотки, увеличение миндалин, полиаденопатию, увеличение печени и селезенки.
Репродукция вируса происходит в основном в В-лимфоцитах периферической крови, которые активно размножаются и секретируют иммуноглобулины различных классов, в первую очередь IgM. Пролиферация инфицированных В-лимфоцитов ограничивается Т-лимфоцитами, количество которых, как и В-лимфоцитов, значительно возрастает в остром периоде инфекции, что обуславливает появление в периферической крови атипичных мононуклеаров (огромные клетки округлой формы с большим ядром и резко базофильной протоплазмой).
У лиц с нормальной иммунной системой вирусный антиген на поверхности В-лимфоцитов распознается и уничтожается Т-киллерами; увеличивается активность Т-супрессоров, которые тормозят пролиферацию и дифференциацию В-лимфоцитов; образуются специфические цитотоксические клетки, распознающие инфицированные лимфоциты и уничтожающие их. В результате наступает клиническое выздоровление, но сам вирус персистирует в лимфоцитах пожизненно.
Клиника и осложнения
- Основные симптомы инфекционного мононуклеоза
- Чаще подострое начало заболевания.
- Повышения температуры тела.
- Отечность и одутловатость верхней половины лица. век.
- Увеличенные лимфатические узлы шейной группы четко контурируются при повороте головы, в некоторых случаях увеличение лимфоузлов измененяет конфигурацию шеи — "бычья шея".
- Заложенность носа, гнусавый оттенок голоса.
- Острый тонзиллит (катаральный, фолликулярный или лакунарный).
- Гепатомегалия, спленомегалия со 2-й недели болезни.
- Изменения в клиническом анализе крови: лимфомоноцитоз более 60 %, появление атипичных мононуклеаров (более 15%).
В течении заболевания выделяют инкубационный период, начальный период, период разгара и период реконвалесценции.
- Инкубационный период. Продолжительность периода составляет в среднем 33-49 дней.
- Начальный период.
Возможно острое начало болезни с повышения температуры тела до 38-39°С, головной боли, тошноты, ломоты в теле.
У части больных начало заболевания постепенное: недомогание, слабость, заложенность носа, отечность век, пастозность верхней половины лица, субфебрильная температура.
В единичных случаях болезнь начинается с одновременного появления всех трех основных симптомов инфекционного мононуклеоза: лихорадки, острого тонзиллита, лимфаденопатии.
Продолжительность начального периода составляет 4-5 дней.
Наступает к концу 1-й недели. Самочувствие больного ухудшается. Проявления: высокая температура, ангина, лимфоаденопатия, гепатоспленомегалия. Одним из основных симптомов периода разгара является ангина, с развитием которой появляется боль в горле. Сопровождается ангина симптомами интоксикации (озноб, головная боль, тошнота, ломота в теле), резким подъемом температуры тела (иногда выше 39°С).
Шейный лимфаденит при инфекционном мононуклеозе.
Периферические лимфатические узлы (в первую очередь шейная группа) в периоде разгара достигают максимальных размеров, слегка болезненны при пальпации, плотноваты на ощупь, подвижны, размеры их колеблются от горошины до грецкого ореха или куриного яйца. Особенностью лимфоаденопатии является симметричность поражения, а также появление отечности подкожной клетчатки вокруг лимфатических узлов, что может привести к изменению конфигурации шеи — "бычья" шея.
В начале 2-й недели инфекционного мононуклеоза в 50-80% случаев наблюдается спленомегалия, на 3-й неделе размеры органа нормализуются. Гепатомегалия наблюдается несколько позже, на 9-11-й день, у части больных размеры печени увеличиваются значительно. Увеличение печени сохраняется дольше увеличения селезенки. Иногда возможна незначительная желтушность склер и кожи.
Температура тела нормализуется, исчезают наложения на миндалинах, признаки поражения носоглоточной миндалины, уменьшаются в размерах и становятся безболезненными при пальпации лимфатические узлы, нормализуются размеры селезенки, улучшается самочувствие больного.
Длительность периода различна у разных больных и в среднем составляет 3-4 недели.
- Особенности течения инфекционного мононуклеоза у взрослых Начинается заболевание постепенно с продромальных явлений, лихорадка сохраняется больше 2-х недель. Лимфаденопатия и гиперплазия миндалин выражены меньше, чем у детей, но чаще в процесс вовлекается печень с развитием желтушного синдрома.
Преобладают атипичные формы, особенно среди больных старше 35 лет: формы, протекающие без развития фарингита, лимфоаденопатии, без появления атипичных мононуклеаров в периферической крови. Диагностика в этих случаях проводится только с учетом результатов серологических исследований.
- Осложнения
- Разрыв селезенки. Редкое осложнение, встречается в 0,1-0,5% случаев. Как правило, без своевременного оперативного вмешательства приводит к летальному исходу.
- Гемолитическая анемия, иммунная тромбоцитопения как следствие гиперспленизма.
- Неврологические осложнения: менингит, энцефалит, острый психоз, острый мозжечковый синдром, парезы черепных нервов, радикуло- и полиневриты (синдром Гийена-Барре).
- Нарушения ритма сердца (блокада, аритмия), перикардит.
- Пневмония.
- Печеночная энцефалопатия, массивный некроз печеночных клеток.
- Острая почечная недостаточность.
- Асфиксия.
Диагностика
- Когда можно заподозрить инфекционный мононуклеоз?
- Подострое начало заболевания с повышения температуры.
- Выраженное увеличение лимфатических узлов шейной группы, в некоторых случаях это приводит к изменению конфигурации шеи — "бычья шея".
- Отечность, одутловатость верхней половины лица, век.
- Заложенность носа, "гнусавость" голоса.
- Острый тонзиллит.
- Несоответствие между степенью увеличения лимфоузлов и выраженностью изменений в ротоглотке: при значительном увеличении и отечности миндалин размеры лимфоузлов могут увеличиваться незначительно; и наоборот, при катаральном тонзиллите шейные лимфоузлы могут образовывать сплошной конгломерат.
- Гепато- и спленомегалия со 2-й недели болезни. Возможна желтуха.
- Сбор анамнеза
При сборе анамнеза уточняют остроту развития болезни, цикличность течения, определенный порядок появления симптомов, длительность их сохранения. Характерно постепенное начало заболевания с формированием полной клинической картины заболевания на 2-й неделе болезни.
На фоне нерезко выраженных симптомов интоксикации, отечности век и лица, затрудненного носового дыхания и увеличения шейных лимфатических узлов появляется боль в горле при глотании, развивается тонзиллит, что сопровождается повышением температуры тела до 38 °С и более. Общая продолжительность болезни может достигать 1, 5 мес. Лихорадка и симптомы острого тонзиллита сохраняются более 2 недель.При сборе эпидемиологического анамнеза выявляют возможные контакты с больными инфекционным мононуклеозом. Уточняют совместное проживание (общежитие, гостиница, квартира, казарма) и близкие контакты (пользование общей постелью, поцелуи) с больным ангиной или ОРЗ в течение последних 2 месяцев.
-
Физикальное исследование
Кожа и слизистые оболочки. На 1-й и 2-й неделях болезни выявляется отечность век, пастозность верхней половины лица, изменение тембра голоса ("гнусавость"). На 8-11-й день болезни возможна эфемерная сыпь, при тяжелом течении сыпь геморрагического характера.
При развитии гепатита выявляется желтушность кожных покровов и слизистых оболочек.
Задняя стенка глотки резко гиперемирована, слегка отечна, зернистая, с гиперплазированными фолликулами, покрыта густой слизью, на слизистой оболочке мягкого неба — геморрагические элементы.
Периферические лимфатические узлы. Увеличение лимфоузлов симметричное. В период разгара лимфоузлы достигают максимальных размеров, слегка болезненны при пальпации, плотноваты на ощупь, не спаяны между собой и с окружающей клетчаткой, окраска кожи над ними не изменена. Размеры лимфоузлов колеблются от горошины до грецкого ореха или куриного яйца.
Для инфекционного мононуклеоза характерно несоответствие между степенью увеличения лимфоузлов и выраженностью изменений в ротоглотке: миндалины могут быть значительно увеличены, отечны, покрыты сплошным плотным налетом, выходящим за их границы, а размеры лимфоулов при этом незначительно превышают обычные; и наоборот, при катаральном характере тонзиллита, шейные лимфоузлы больших размеров, иногда образуют сплошной конгломерат. Как правило, шейные лимфоузлы четко контурируются и хорошо видны при повороте головы.
Подкожная клетчатка вокруг лимфатических узлов отечна, что вместе с увеличенными лимфоузлами шеи может привести к изменению конфигурации шеи — "бычья" шея.
Органы дыхания. Носовое дыхание затруднено за счет значительного увеличения носоглоточной миндалины с первых дней болезни.
Органы кровообращения. Специфических изменений не наблюдается.
Органы пищеварения. Гепатомегалия. При пальпации край печени плотноэластической консистенции, слегка болезненный.
Органы мочевыделения. Изменений обычно не наблюдается.
Нервная система. Признаков нейротоксикоза даже при высокой лихорадке обычно не наблюдается. Но возможны симптомы мононеврита, радикулита, менингита, энцефалита.
-
Лабораторная диагностика
-
Клинический анализ крови. Умеренный лейкоцитоз, относительная нейтропения со сдвигом лейкоцитарной формулы влево, значительное увеличение количества лимфоцитов и моноцитов (суммарно более 60%).
- Биохимический анализ крови . Умеренное увеличение активности АсАТ и АлАТ, повышение количества связанной фракции билирубина, тимоловой пробы. Функциональные пробы печени нормализуются к 15-20-му дню болезни, но могут оставаться измененными в течение 3-6 мес.
- Серологические методы.
Атипичные мононуклеары — клетки с широкой базофильной цитоплазмой, имеющие различную форму.
Характерно наличие атипичных мононуклеаров — клеток с широкой базофильной цитоплазмой, имеющих различную форму. Диагностическое значение имеет увеличение количества атипичных мононуклеаров с широкой цитоплазмой не менее чем до 10-12%, хотя число этих клеток может достигать 80-90%. Их появление в периферической крови может задерживаться до конца 2-3-й недели болезни, поэтому отсутствие атипичных мононуклеаров при характерных клинических проявлениях заболевания не противоречит предполагаемому диагнозу.
В период реконвалесценции количество нейтрофилов, лимфоцитов и моноцитов постепенно нормализуется, но атипичные мононуклеары могут сохраняться длительно. Метод ПЦР — позволяет выявлять вирусную ДНК в цельной крови и сыворотке.
- Определение сывороточных антител различных классов к капсидным (VCA) антигенам. Сывороточные антитела к капсидному белку вируса Эпштейн-Барр (анти-VCA IgM) обнаруживаются в инкубационном периоде; в дальнейшем их выявляют у всех больных (достоверное подтверждение диагноза). Снижение IgM к VCA-антигенам наблюдается через 2-3 мес после выздоровления, снижение содержания антител наблюдается через 3 недели, исчезновение происходит через 1-1,5 месяца.
После перенесенного заболевания пожизненно сохраняются антитела к ядерному антигену вирус Эпштейна-Барр IgG (Анти-EBNA IgG) . Антитела к ядерному антигену вирус Эпштейна-Барр IgG (Анти-EBNA IgG) чаще всего выявляются в крови через 3-12 месяцев ( в среднем через 4-6 месяцев) после инфицирования могут долгое время (несколько лет) обнаруживаться после заболевания. Концентрация антител нарастает в период выздоровления. Отсутствие антител к данному антигену при выявлении антител к капсидному белку вируса Эпштейна-Барр (анти-VCA IgM) скорее всего говорит о текущей инфекции. - Серологические методы обнаружения гетерофильных антител.
Реакция Пауля-Буннеля с эритроцитами барана (диагностический титр 1:32) и реакция Гоффа-Бауэра с эритроцитами лошади (более чувствительная). Применяются при отсутствии возможности определения анти-VCA-IgM (образуются в результате поликлональной активации В-лимфоцитов). Недостаточная специфичность реакций снижает их диагностическую ценность.
- Инструментальные методы исследования
- УЗИ брюшной полости. Выявляется гепато-спленомегалия, увеличение мезентериальных лимфатических узлов.
- Рентгенография органов грудной клетки. Выявляется увеличение лимфоузлов средостения.
- Электрокардиографическое исследование (ЭКГ). При развитии миокардита выявляются нарушения ритма сердца.
- Дифференциальный диагноз Дифференциальный диагноз проводится со стрепококковым тонзиллитом, токсической формой дифтерии, аденовирусной инфекцией, корью, краснухой, токсоплазмозом, туберкулезом, генерализованной формой листериоза, псевдотуберкулезом, заболеваниями крови (острые лейкозы, агранулоцитоз, лимфогранулематоз), лейкемоидными реакциям, цитомегаловирусной инфекцией, хламидиозом, листериозом, ВИЧ-инфекцией.
 Итак, мы начали разговор о мононуклеозе (https://www.stranamam.ru/article/3985117/) и многие родители хотят знать о нем больше, как же проявляется и насколько опасен мононуклеоз, чем его лечить и что делать с ребенком после перенесенной инфекции? Продолжим беседу.
Итак, мы начали разговор о мононуклеозе (https://www.stranamam.ru/article/3985117/) и многие родители хотят знать о нем больше, как же проявляется и насколько опасен мононуклеоз, чем его лечить и что делать с ребенком после перенесенной инфекции? Продолжим беседу.
Итак, проявления мононуклеоза в типичной форме
Типичная форма мононуклеоза может проявляться достаточно широкими клиническими проявлениями, кроме того, могут быть различной выраженности симптомы, каждый по отдельности или все в комплексе. Поэтому, необходимо обращать внимание на все тревожные симптомы с самого начала болезни. Обычно болезнь начинается постепенно, ребенок начинает жаловаться на недомогания, он слабый, вялый, отказывается кушать. Появляется отечность в носу и сильная его заложенность, что дает во вне проявления храпа, причем достаточно выраженной степени. Малыши могут храпеть так, что будят всю семью по ночам.
Кроме того, можно отметить отечность верхней части лица, особенно в области глаз. Затем начинает повышаться температура тела и проявляются признаки ангины с появлением выраженных и обильных налетов на миндалинах. Их, естественно, принимают за банальные ангины и лечат как ангины, соответственно достаточно безуспешно. Однако, мононуклеоз может начаться и остро – температура повышается до 38-38.5, редко выше, проявляются головные боли и плохое самочувствие, резко увеличиваются лимфатические узлы и формируется острый тонзиллит (ангина). Продолжительность этого начального периода среднем от четырех до семи дней.
А что дальше?
Эта неделя болезни, увы, только самое начало неприятностей, и к концу недели начнут разворачиваться основные проявления симптомокомплекса заболевания. Определяющими клиническими проявлениями типичного мононуклеоза являются:
— длительно сохраняющаяся высокая температура, которая длится две и даже более недель подряд. Эта лихорадка не имеет никаких закономерностей в возникновении – цифры могут быть разными, прыгать и плохо сбиваться.
— характерно увеличение разных групп лимфоузлов, но преимущественно они увеличиваются в области шеи и близлежащих районов.
— поражается нос и ротоглотка, при этом формируется сильная отечность и заложенность носа, появляется храпящее дыхание, особенно по ночам и проявления острого тонзиллита с налетами на миндалинах.
Теперь о каждом из симптомов поподробнее. Начнем с самого яркого и более всего пугающего родителей симптома – увеличения лимфоузлов. Оно наблюдается практически у всех больных мононуклеозом детей. Обычно поражаются область подчелюстных и задне-шейных лимфоузлов, реже в процесс вовлекаются подмышечные, локтевые или паховые лимфоузлы. В самом разгаре болезни лимфоузлы могут достигать достаточно больших размеров в среднем от одного до трех сантиметров в диаметре. При прощупывании их они будет слегка болезненными, на ощупь они плотные, подвижные по отношению к коже и подлежащим тканям, кожные покровы над ними не покрасневшие и не горячие. У части детей воспаление лимфоузлов в области брюшной полости дает картину острого мезаденита с болями в животе и лихорадкой.
Изменения в области ротоглотки также достаточно яркие и характерные, в горле может быть яркая разлитая по всей задней стенке краснота, она не сильно выражена, но задняя стенка глотки выглядит слегка отечной, зернистой и на ней резко увеличены лимфатические фолликулы, на ней еще и густая слизь стекает вниз в горло. Миндалины в глотке резко гипертрофированы, на них появляются различного рода наложения в виде островков, полосок, иногда сплошняком покрывающие миндалины. Налет обычно желтого или белого цвета, иногда может приобретать грязно-желтый оттенок, он рыхлый и его можно легко снять ватной палочкой, но он упорно возникает снова и держится до двух недель.
Для мононуклеоза очень характерно резкое несоответствие между степенью красноты в горле, поражении миндалин и увеличением размеров лимфоузлов. Они обычно резко увеличены, а горло не сильно то и болит.
Большинство детей уже на второй неделе болезни могут давать симптомы увеличения печени и селезенки, причем, увеличение селезенки обычно бывает недолгим, а вот печень длительно находится в увеличенном состоянии. К третьей неделе болезни селезенка приходит к норме, а печень может быть большой до пары месяцев. Если врач прощупает печень, ее край будет плотным и эластичным по консистенции, и прощупывание может быть слегка болезненным. Примерно в одном случае из десяти могут быть проявления желтухи – темнеет моча, снижается аппетит, появляется тошнота и желтизна на склерах и на коже. Все зависимости от того, есть желтуха или ее нет, выявляется изменение активности печеночных ферментов и показателя тимоловой пробы. Кроме того, при проявлении желтухи в крови будет повышаться уровень билирубина за счет его связанной части.
На второй или третьей неделе болезни у определенной части больных детей может возникать особая сыпь на коже – она пятнистого и бугоркового характера, хотя могут быть элементы от папулок, мелких и покрупнее, до достаточно больших, розеолезных и даже с кровоизлияниями. У сыпи нет типичных локализаций, она не грубого характера, не имеет зуда, быстро проходит, не оставляя на ее месте пигментации или шелушения.
Изменения в крови
Наиболее существенно проявляются изменения со стороны анализа периферической крови, причем это один из ведущих клинических симптомов болезни. При данной патологии будет выявляться:
— увеличение количества лейкоцитов, обычно выше 9-12 , а иногда и более.
— происходит повышение количества лимфоцитов, моноцитов и появляются в крови атипичные мононуклеары, их общее количество достигает 80%, а увеличение количества атипичных клеток, которые представляют собой измененные в-лимфоциты, заполненные вирусами, могут достигать 10-12%, а то и более.
Такие значительные нарушения в количестве иммунных клеток в острый период мононуклеоза приводят к формированию достаточно стойкого иммунодефицита. Это будет проявляться клинически у резком повышении количества острых респираторных инфекций, ангинами, формированием астении и вегетативных нарушений. Кроме того, возникают и длительно сохраняются проблемы с печенью и пищеварением.
Можно разделить мононуклеоз на легкие проявления, проявления средней тяжести и тяжелую форму, зачастую требующую активных реанимационных условий. Критерии тяжести состояния – это проявления синдрома общей интоксикации, увеличение лимфатических узлов, поражение глотки с ангиной и изменения печени. Все это с сдвигами в крови.
Как ставится диагноз.
подозрения на мононуклеоз возникают при проявлении типичных для него синдромов – гепатолиенального (это и есть увеличение печени и селезенки), длительная трудно управляемая лихорадка и конечно, изменения в крови по общему анализу. Однако, подтвердить можно мононуклеоз нахождением в крови вируса методом пцр и обнаружение к нему титра нарастающих антител.
Как мононуклеоз лечится.
Нет ни одного доказано эффективного средства именно от мононуклеоза, равно как и нет на сегодня от него вакцины. Поэтому, лечение необходимо проводить посимптомно. Так как это вирусная инфекция, а они вообще плохо лечатся, необходимо проведение в основном противовирусного лечения, но широко известные противовирусные по типу ацикловира не работают. Сегодня есть небольшие наработки в использовании интерферонов, но ни тоже не стопроцентно эффективны. В этом направлении работа только ведется.
Сегодня назначаются в основном симптоматические препараты для облегчения носового дыхания, жаропонижающие в виде препаратов парацетамола или ибупрофена, а также помогают противоаллергические средства по типу супрастина, тавегила. Назначаются витаминные препараты, а если есть нарушения печени – лечение идет как при гепатите с диетой, препаратами.
Антибиотики при мононуклеозе не показаны, они не помогают при борьбе с вирусами и напрягают больную печень, но если присовединяются бактериальные осложнения, они могут быть назначены по показаниям и под контролем врача. Обычно выбирают пенициллины, но вот ампициллин при мононуклеозе нельзя, так как при ее приеме у большей части детей развиваются токсико-аллергические реакции. При тяжелом состоянии назначаются короткие курсы глюкокортикоидов, особенно при угрозе асфиксии, выраженной отечности и неврологических осложнениях. Если же возникают проблемы с селезенкой, может потребоваться даже операция по ее удалению.
При не осложненном мононуклеозе прогнозы обычно благоприятные и дети полностью выздоравливают, хотя полностью ребенок выздоровеет лишь через 3-4 месяца. Наблюдают детей полгода с момента выздоровления, так как возникают иммунодефициты и могут быть частые болезни. Обычно рекомендуют на полгода снять ребенка с сада. Чтобы не давать болеть из-за сниженного иммунитета. Могут назначать иммуномодуляторы.
инфекционный мононуклеоз имеет и свои специфические симптомы. На 4—5-й день болезни начинают увеличиваться лимфатические узлы на шее и затылке (лимфаденопатия)
Инфекционный мононуклеоз: симптомы, диагностика и лечение
Что кроется за диагнозом инфекционный мононуклеоз, какое течение болезни и в какой реабилитации нуждается человек для ускорения процесса выздоровления.
Инфекционный мононуклеоз является вирусной инфекцией. Эту болезнь вызывает вирус Эпштейна-Барр.
Заболевание было известно давно — еще с XIX века. Известный педиатр Филатов описал его, как лихорадку с увеличением лимфатических узлов. Но о том, что к этой болезни причастен вирус, стало известно относительно недавно — в 1968 году, благодаря открытию, которое сделали ученые Михаэл Эпштейн и Ивона Барр.
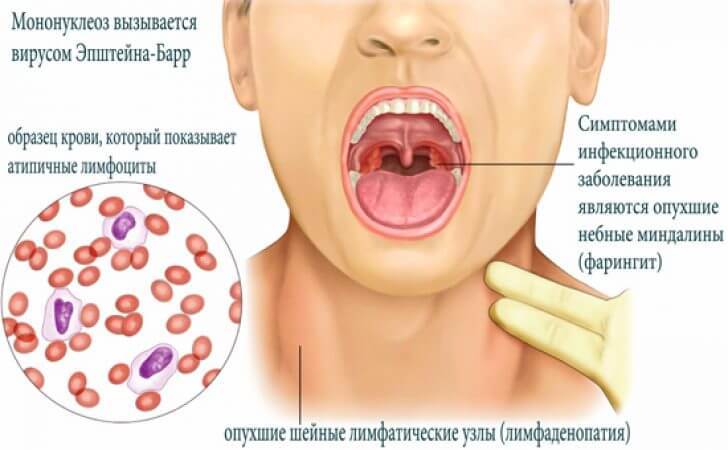
Вирус Эпштейна-Барр относится к герпесной группе. У большинства людей складывается представление, что поражение герпесными вирусами обязательно проявляется пузырьками на губах, язвочками на слизистой носа. Однако инфекционный мононуклеоз имеет другие признаки: повышение температуры тела, общая слабость, мышечная боль и др.
В первые дни состояние больного очень напоминает картину острых вирусных заболеваний (ОРЗ). Кроме упомянутых, при инфекционном мононуклеозе характерны и другие симптомы, свойственные для ОРВИ: заложенность носа, боль и покраснение в горле, увеличение миндалин, иногда из-за этого может утрудняться дыхание. Бывает, что на миндалинах появляется бело-желтый налет, похожий на гнойный. Повышенная температура тела может держаться 7—10 суток, а иногда и дольше. Иногда она достигает выше 38 градусов, иногда бывает субфебрильной — 37—37,5 градуса.
У небольшого количества больных наблюдаются высыпания на коже, как при кори, а иногда мелкоточечные — геморрагические или как при скарлатине.
УВЕЛИЧЕНИЕ ЗАТЫЛОЧНЫХ ЛИМФОУЗЛОВ И ПЕЧЕНИ — ГЛАВНЫЕ ПРИЗНАКИ ЗАБОЛЕВАНИЯ
Однако инфекционный мононуклеоз имеет и свои специфические симптомы.
На 4—5-й день болезни начинают увеличиваться лимфатические узлы на шее и затылке (лимфаденопатия) — это главный признак этого заболевания. В некоторых случаях лимфоузлы могут увеличиваться и на других региональных участках тела: над ключицами, под мышками.
Другим специфическим симптомом является увеличение печени и селезенки. Иногда увеличиваются и лимфатические узлы в брюшной полости, вследствие чего возникает боль в животе.
В большинстве случаев увеличение печени не вызывает воспалительных процессов и болевого синдрома.
Но иногда может возникнуть гепатит (воспаление печени), что вызывает и болезненные ощущения, и нарушения функций печени.
КЛИНИЧЕСКИЕ СИМПТОМЫ ПОДТВЕРЖДАЮТ ЛАБОРАТОРНЫМИ АНАЛИЗАМИ
Клинические проявления инфекционного мононуклеоза подтверждают лабораторными анализами. В частности, анализом крови: в большинстве случаев он показывает увеличение по сравнению с нормой количества лейкоцитов за счет лимфоцитов (клетки крови, которые обеспечивают клеточный иммунитет), у некоторых, довольно редко, — уменьшение количества лимфоцитов.
Кроме того, появляются характерные для этой болезни мононуклеары — крупные клетки, окрашенные в яркий фиолетовый цвет, которые хорошо видны под микроскопом.
Подтвердить диагноз инфекционного мононуклеоза можно с помощью анализа на определение наличия в крови антител против этого вируса. В острый период заболевания диагностируют «свежие» антитела — иммуноглобулины М. А после перенесенной болезни — «антитела памяти» — иммуноглобулины G, которые могут сохраняться в человеке на протяжении всей жизни.

КАКИМ ОБРАЗОМ ПРОИСХОДИТ ЗАРАЖЕНИЕ ВИРУСОМ ЭПШТЕЙНА-БАРР?
Инфекционный мононуклеоз развивается из-за попадания в организм вируса Эпштейна-Барр. Чаще всего он передается от одного человека к другому воздушно-капельным путем. Когда человек кашляет, чихает, он с частичками слюны может попадать на слизистые оболочки дыхательных путей человека, находящегося рядом. Это может произойти и во время пользования одной посудой или полотенцем с человеком-вирусоносителем.
Кроме того, вирус Эпштейна-Барр передается половым путем и через кровь. Известны случаи передачи вируса внутриутробно — от матери к ребенку, но это бывает очень редко.
Насколько распространенным является вирус Эпштейна-Барр среди населения? На сегодняшний день известно, что носителями этого вируса является подавляющее большинство людей. По некоторым научным данным, — от 90 до 100 процентов населения.
Вирус живет внутри клеток. Когда его количество в организме небольшое, человек не болеет. Но в случае переохлаждения, обессиливания, стрессовых ситуаций ослабляются защитные функции организма, вирус активизируется, размножается и вызывает болезнь.
КАК ЛЕЧИТЬ ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ
Прежде всего, нужно обеспечить больному постельный режим и много питья. Нужно и симптоматическое лечение.
В частности, при высокой температуре (выше 38,5°С) применяют жаропонижающие средства, заложенности носа — капли для улучшения дыхания, покраснении горла и увеличении миндалин — противовоспалительное полоскание.
Одним из наилучших средств для горла считаем запаренную ромашку лекарственную (1 ст. л. без верха на 1 стакан кипятка).
С этой целью применяют и настой зверобоя, а также аптечные средства. Полоскать горло нужно как можно чаще. Детям старшего возраста и взрослым можно использовать сосательные препараты, в частности, изготовленные на основе исландского мха и других растений.
Если боль в горле острая, а миндалины покрыты большим слоем налета, вероятно, что к вирусу присоединилась еще и бактериальная инфекция. В этом случае применяют антибиотики. Но это можно делать только по назначению врача, потому что не все препараты подойдут для лечения этой болезни.
К примеру, не годятся медикаменты пенициллинового ряда. В тяжелых случаях (высокая температура, выраженные симптомы интоксикации) врач может назначить гормональные препараты. Но лечение таких больных происходит в стационарном отделении больничного учреждения.
ПЕЧЕНИ — ОСОБОЕ ВНИМАНИЕ
Во время болезни и на протяжении некоторого времени после выздоровления нужно избегать физических нагрузок. Прежде всего, это связано с увеличением печени и селезенки, которые плохо будут переносить резкие движения и физические перегрузки: может возникать боль, в медицинской литературе описаны случаи разрыва селезенки. Щадящего физического режима нужно придерживаться 2—3 месяца, пока увеличенные органы не вернутся к норме.
Чтобы помочь организму восстановиться после болезни, важно придерживаться диетического питания. То есть, предпочтение отдать вареной и тушеной пищи, а жареные, острые, копченые блюда, консервированные продукты исключаются из рациона.
В тех случаях, когда вследствие инфекционного мононуклеоза развивается гепатит, нужна длительная диета, а также употребление желчегонных средств и гепатопротекторных препаратов, которые назначит врач.
После перенесенного инфекционного мононуклеоза целесообразно придерживаться диетического питания в течение года, особенно, если были проблемы с печенью и нарушением ее функций.
Кроме того, хорошо принимать травяные средства, имеющие гепатопротекторные (защищают печень) и желчегонное действие.
К примеру, это может быть утренний чай из шиповника или смеси растений: зверобой, ромашка, шиповник.
Действенным будет прием масла расторопши: утром натощак детям по 1 ч. л., взрослым по 2 ч. л. в течение 2—4 недель. Можно применять аптечные препараты, изготовленные на основе растений, имеющих такое же действие.
Если после перенесенной болезни наблюдаются дискинетические явления желчевыводящей системы (нарушение подвижности), хорошо попить 2—3 недели минеральные воды в теплом виде. Их подбирают в зависимости от кислотности желудка.
Детям, которые переболели инфекционным мононуклеозом, целесообразно в течение года не делать никаких прививок, чтобы не причинять дополнительной нагрузки иммунной системе, которая и так пострадала во время болезни.
А еще в течение нескольких недель после болезни следует избегать общения с больными, так как любая новая инфекция, попавшая в ослабленный организм, отсрочит его восстановление после болезни.
А здоровое питание с достаточным количеством живой пищи (овощей и фруктов), витаминотерапия, соблюдение режима труда и отдыха помогут полностью вернуть здоровье. опубликовано econet.ru
Автор: Александра Васильевна Тяжка, профессор, заведующая кафедрой педиатрии
Понравилась статья? Тогда поддержи нас, жми:
