Водянка паховая у ребенка
Содержание:
Рождение ребенка – всегда счастье для молодых родителей. Но иногда оно может быть омрачено болезнью. Особенно, если ее причины и последствия совсем непонятны. Не только массу вопросов, но и настоящую панику у родителей вызывает появление припухлости мошонки и синюшность ее кожи у мальчика.
Гидроцеле (водянка яичка) – одно- или двухсторонний патологический процесс, при котором в мошонке скапливается жидкость.
Иногда водянку яичка сопровождают другие заболевания: паховая грыжа, лимфоцеле (накапливание лимфы в мошонке в результате сдавливания или травмы лимфососудов), лимфостаз яичка (застой лимфы) и фуникулоцеле (водянка семенного канатика).
Механизм развития

Яички у плода находятся в брюшной полости и опускаются в мошонку примерно на седьмом месяце развития, при этом увлекая с собой часть тонкой пленки из соединительной ткани, брюшины, которая выстилает изнутри полость в животике ребенка. Так образуется карман. В норме он должен закрываться до рождения или в течение первых месяцев жизни, но иногда этого не происходит. Далее механизм накопления жидкости зависит от вида гидроцеле, которое бывает изолированным или сообщающимся.
При сообщающейся водянке перитонеальная жидкость поступает в карман по влагалищному отростку, соединяющему брюшную полость и мошонку. В большинстве случаев этот отросток к полутора годам может закрыться самостоятельно, но все же заболевание на самотек пускать никак нельзя.
При изолированном гидроцеле жидкость вырабатывается влагалищной оболочкой яичка. В норме она нужна для того, чтобы яичко свободно перемещалось внутри мошонки. При этом соблюдается баланс между ее выработкой и всасыванием. Если он нарушается, жидкость начинает накапливаться, и возникает водянка яичка.
Причины появления водянки яичек
Условно причины развития гидроцеле можно разделить на две большие группы: врожденные и приобретенные.
Врожденная водянка считается небольшим пороком развития и никак не связана с мутацией генов. Для нее характерен механизм развития сообщающегося типа. Незаращение влагалищного отростка (эмбриональное нарушение) происходит по многим причинам:
- патологическое течение беременности: угроза выкидыша, инфекционные и хронические заболевания матери, внутриутробная инфекция;
- получение родовой травмы;
- крипторхизм (неопущение яичка в мошонку);
- недоношенность;
- гипоспадия (аномалия развития полового члена, при которой мочеиспускательный канал открывается не на головке, а на стволе пениса).
Также гидроцеле может возникать в результате постоянного повышенного внутрибрюшного давления, которое сопровождает ряд патологических процессов:
- дефекты брюшной стенки;
- асцит (скопление жидкости в брюшной полости);
- вентрикулоперитонеальные шунты (приспособление для отведения лишней жидкости в брюшную полость);
- перитонеальный диализ (процедура искусственного очищения крови с помощью фильтрационных свойств брюшины).
Вторичная водянка яичек, или реактивное гидроцеле, для которой в большинстве случаев характерен несообщающийся механизм развития, может возникать в следующих случаях:
- травмы области мошонки;
- перекрут яичка;
- различные воспалительные заболевания яичка и его придатков (орхит, эпидидимит и др.);
- филляриоз (поражение лимфоузлов, вызванное гельминтами) и другие заболевания, ведущие к поражению лимфатической системы;
- опухоль яичка и его придатков;
- осложнение инфекционных заболеваний (ОРВИ, гриппа), в том числе и детских (например, паротита);
- осложнение после хирургических операций – грыжесечения, варикоцелэктомии (удаление расширенных вен яичка и семенного канатика) – из-за повреждения структуры семенного канатика, в частности, лимфатических сосудов, при этом нарушается всасывание жидкости продуцируемой влагалищной оболочкой;
- тяжелая сердечно-сосудистая недостаточность.
Классификация гидроцеле

Водянка яичек получила классификацию сразу в нескольких направлениях.
В зависимости от того, закрыт или открыт влагалищный проток, различают:
- сообщающееся гидроцеле, при котором жидкость свободно перетекает из брюшной полости в мошонку и обратно; часто осложняется паховой грыжей, а это является показанием к операции;
- несообщающееся гидроцеле (изолированное), имеющее вид кисты, при этом влагалищный отросток является слепым; этот вариант лечится только оперативно.
В зависимости от давления жидкости в мошонке:
- напряженная водянка: жидкость находится под давлением (в большинстве случаев это несообщающийся вариант гидроцеле, причем требующий срочной операции);
- ненапряженная водянка (чаще всего это сообщающийся тип).
В зависимости от течения процесса:
- острое (обычно это следствие воспалительных процессов, травмы или опухоли);
- хроническое (рецидивирующее).
Без необходимого лечения острый процесс может легко перейти в хроническую форму.
По локализации различают:
- одностороннее гидроцеле;
- двустороннее гидроцеле.
В зависимости от причин:
- врожденное гидроцеле (первичное, идиопатическое) наблюдается у мальчиков до 3-х лет;
- приобретенное (вторичное, реактивное) – диагностируется у мальчиков в возрасте после трех лет.
Симптомы водянки яичек
Чаще всего родители выявляют водянку во время проведения гигиенических мероприятий. Обнаружить заболевание может и хирург при профилактическом осмотре малыша. Самого ребенка это состояние чаще всего не беспокоит, нет ни боли, ни дискомфорта.
Самыми распространенными симптомами гидроцеле можно назвать увеличение мошонки с одной или с двух сторон в размерах и синюшность ее кожи. Припухлость в области паха может свидетельствовать о грыже или других сопутствующих патологических состояниях.
При травме появляется болезненность мошонки, а при вторичном инфицировании водянки яичка возникают более серьезные симптомы:
- плач и беспокойство малыша при касании к мошонке;
- повышение температуры и симптомы общего недомогания;
- озноб;
- покраснение кожи в месте поражения;
- тошнота, рвота;
- затрудненное мочеиспускание, возможна острая задержка мочи;
- неприятные распирающие ощущения в паховой области, дискомфорт при ходьбе, на которые жалуются дети постарше.
Сообщающееся гидроцеле может изменять размеры и напряжение в течение суток, в то время как изолированная водянка нарастает постепенно.
Особенно опасно, когда заболевание возникает в подростковом возрасте. Мальчики часто стесняются сказать о своих проблемах родителям и доводят заболевание до развития осложнений.
Диагностика
Диагностика гидроцеле не представляет особых сложностей и состоит из нескольких последовательных этапов:
- сбор характерных жалоб родителей или ребенка;
- осмотр ребенка хирургом или урологом.
Такой осмотр проводится в положении стоя и лежа, поскольку это поможет разобраться, какой тип имеет водянка яичка, сообщающийся или изолированный. Обычно в положении лежа сообщающееся гидроцеле уменьшается в размерах. О таком виде водянки может свидетельствовать и ее увеличение во время покашливания, так как при этом усиливается внутрибрюшное давление.
- Пальпация (прощупывание) мошонки, которая выявляет эластичное уплотнение в виде груши, верхним концом обращенное к паховому каналу;
- диафаноскопия (трансиллюминация): просвечивание фонариком сквозь мошонку.
Жидкость всегда хорошо пропускает свет, в то время как опухоль или сальник, а также часть кишечника при пахово-мошоночной грыже будут его задерживать.
- УЗИ мошонки и паховых каналов – наиболее точный метод, при котором можно увидеть тип гидроцеле, состояние яичка, наличие и количество жидкости, а также исключить более серьезную патологию, например, воспаление, перекрут яичка и его придатков;
- УЗДГ сосудов мошонки – дополнительный метод обследования, который поможет окончательно поставить диагноз;
- анализы крови и мочи покажут общее состояние организма и облегчат дифференциальную диагностику с другими патологиями мошонки и яичка, а также с их осложнениями.
Лечение водянки яичка
Метод лечения гидроцеле напрямую зависит от вида и причин, вызвавших патологию.
Физиологическую водянку достаточно просто наблюдать. Это выжидательная тактика, поскольку у малышей до года гидроцеле вполне может пройти самостоятельно. При этом единственное, что требуется от родителей – это предупреждение простудных заболеваний и нарушений пищеварения, так как чихание, кашель и рвота вызывают резкий скачок внутрибрюшного давления. А это, в свою очередь, способствует приливу жидкости в мошонку.
При приобретенном гидроцеле в первую очередь следует провести лечение основного заболевания, вызвавшего патологию.
Так, при посттравматической водянке яичка для снятия отека и боли показаны нестероидные противовоспалительные препараты (Доларен, Фаниган, Ибупрофен, Мовалис, Парацетамол, Диклофенак, Нурофен и др.), а при инфекционной – к нестероидным противовоспалительным средствам добавляют еще противовирусные или антибиотики (Аугментин, Флемоксин, Ципринол, Абактал и др.).
Оперативное лечение
При изолированной водянке проводят операцию Винкельмана, Лорда или Бергмана (если ребенку больше 12 лет), а также пункцию. На мошонке в месте проекции водянки делают надрез, выводят яичко через рану наружу, отсасывают жидкость и рассекают влагалищную оболочку.
При операции Винкельмана эту оболочку выворачивают наизнанку и сшивают. Тогда вся продуцируемая жидкость будет всасываться окружающими тканями. Далее все послойно сшивается, в ране остается небольшой резиновый дренаж для оттока крови.
При операции Бергмана, которая проводится при гидроцеле больших размеров и толстых оболочках, влагалищный отросток просто иссекают у самого его основания, а остатки обшивают специальными швами. После чего яичко погружается обратно в мошонку, и все послойно ушивается, а в ране остается небольшой дренаж.
В отличие от двух предыдущих операций, операция Лорда наименее травматична, так как не нужно выводить яичко в рану. Следовательно, не травмируются окружающие яичко ткани и сосуды. Сама влагалищная оболочка просто гофрируется и ушивается.
Сообщающуюся водянку лечат с помощью операции Росса, при которой проводят аккуратную перевязку влагалищного отростка в области внутреннего пахового кольца и отсекают. Затем во влагалищной оболочке формируют отверстие для оттока жидкости из мошонки.
Операция посттравматической водянки показана по истечении 3-6 месяцев с момента получения травмы, а до этого момента необходимо только наблюдение. В это время иногда происходит редуцирование (уменьшение в размерах) гидроцеле.
Показания к хирургической операции до двухлетнего возраста:
- наличие паховой грыжи и риск ее ущемления;
- постоянный дискомфорт в области паха;
- быстрое и интенсивное увеличение мошонки в размерах, особенно при напряженном гидроцеле;
- инфицирование водянки яичка.
Напряженная водянка лечится только хирургическим путем. И чем раньше, тем лучше. При этом состоянии необходима пункция, в результате которой будет удалена вся жидкость. Но она не дает гарантии, что выпот не появится снова.
Особенности подготовки и течение операции
Хирургическое лечение врожденного гидроцеле проводится в 1,5-2 года. Оно необходимо только в том случае, если водянка не проходит длительное время. При этом чем больше ее размеры, тем быстрее нужно делать операцию.
Ребенок должен быть здоров, после перенесенной простуды и других заболеваний должно пройти некоторое время (но не менее месяца), чтобы организм окреп. Перед операцией нужно сдать общий анализ крови и мочи, а за шесть часов до оперативного вмешательства маленькому пациенту нельзя ничего есть и пить.
Технически операция несложна. Проводится она под общим наркозом (хотя вмешательство под местным наркозом врачу легче контролировать), при этом возможно дополнительное введение в вену обезболивающих препаратов. Во время операции обязательно контролируется дыхание и сердцебиение. Длится она около сорока минут и может выполняться в амбулаторных условиях. Сразу после операции на область раны на два часа кладется пузырь со льдом, после чего врач обязательно накладывает подвешивающую повязку, суспензорий.
Через несколько часов ребенка уже можно будет отпускать с мамой домой. Уже вечером малыш может попить, а еще немного позже и поесть.
Благодаря общему наркозу у ребенка не будет психоэмоционального стресса при виде инструментов, незнакомых людей в белых халатах и непонятных запахов. Также не останется и неприятных воспоминаний о проведенной процедуре.
Преходящие симптомы боли и дискомфорта лучше всего устранять обычными нестероидными противовоспалительными препаратами, например, Парацетамолом или Ибупрофеном.
После каждой смены подгузника шов рекомендуется обрабатывать антисептиком (Хлоргексидин, Бетадин и др.).
Если на рану наложены швы из нерассасывающегося материала, то через неделю нужно пойти к врачу и снять их.
Очередной осмотр врача ребенок должен пройти через месяц.
После операции нельзя:
- заниматься активными играми, ребенку нужен только покой;
- трогать рану, чтобы не вызвать кровотечения или инфицирования;
- мочить рану до снятия швов; но при этом ребенок может осторожно мыться.
Во избежание послеоперационных осложнений мама должна строго соблюдать все рекомендации хирурга.
Возможные осложнения после операции:
- осложнения после анестезии встречаются довольно редко;
- инфицирование: также нечастое осложнение, для его предупреждения достаточно назначить курс антибиотиков длительностью 7-14 дней;
- кровотечение: редкое явление, которое можно устранить давлением в области раны, и только в крайнем случае приходится прибегать к хирургическому вмешательству;
- рецидив водянки может возникнуть только в том случае, если яичко располагается выше, чем до операции;
- если во время операции повреждаются кровеносные сосуды, снабжающие кровью яичко или его семенные протоки, то существует вероятность возникновения бесплодия, особенно, если второе яичко тоже вовлечено в какой-либо патологический процесс;
- атрофия яичка при нарушении его кровоснабжения;
- боль и чувство дискомфорта в области паха;
- изменение внешнего вида мошонки, ее деформация;
- закрепление яичка рубцами при его сильном поднятии вверх.
Пункционный метод лечения
Самый простой метод лечения. Он заключается в пункции водянки и откачивании из нее жидкости. Эффект от лечения очень непродолжительный и всегда ведет к рецидивам заболевания.
Склеротерапия
Довольно новый метод лечения, при котором рецидивы заболевания не превышают порога в 1%. Суть этого метода заключается в удалении жидкости из оболочек и введение на ее место склерозирующих препаратов, например, Бетадина или спирта. Они вызывают неинфекционное (асептическое) воспаление тканей с последующим их сращением, что ведет к полному исчезновению полости, где скапливалась жидкость.
Осложнения водянки
При несвоевременно начатом лечении и хронически протекающем процессе очень часто развиваются осложнения:
- существенное увеличение мошонки в размерах, при этом размер яичка уменьшается;
- присоединение вторичной инфекции и развитие воспалительного процесса;
- ущемление или сдавление грыжи;
- нарушение кровообращения с последующей атрофией яичка;
- нарушение сперматогенеза и мужское бесплодие.
Прогноз
Врожденная водянка часто проходит самостоятельно.
Хирургическая грамотно выполненная операция помогает навсегда избавиться от патологии и избежать осложнений.
В большинстве случаев при своевременно начатом лечении прогноз благоприятный. При этом гидроцеле никак не скажется на детородных функциях в будущем.
Профилактика
Профилактические меры заключаются в предупреждении воспалительных заболеваний и травм органов мочеполовой системы. Необходим регулярный осмотр родителями половых органов малыша. А с подростками уместно будет провести деликатную беседу по поводу данного заболевания, чтобы избежать многочисленных, часто необратимых осложнений.
К какому врачу обратиться
Обычно водянка яичка обнаруживается во время профилактического осмотра у уролога или хирурга. Наблюдает такого ребенка даже в случае консервативного лечения уролог совместно с педиатром. В некоторых случаях рекомендуется консультация инфекциониста.
При воспитании мальчика не менее важным вопросом является гигиена, о чем и рассказывает знаменитый доктор Комаровский.
Паховая грыжа – это состояние, при котором в грыжевой мешок через паховый канал выходят органы брюшной полости (кишечник, яичники, сальник).
Грыжи и водянки оболочек яичка (гидроцеле) в паховой области и в области мошонки относятся к частой патологии детского возраста. В большинстве случаев у детей паховая грыжа является врожденной. Грыжи возникают как у мальчиков, так и у девочек и довольно часто могут быть опасными и жизнеугрожающими состояниями для ребенка. Возможна гибель яичка, яичника или части кишечника в результате ущемления, странгуляции или заворота. Во избежание этих осложнений важно своевременно поставить диагноз и выполнить операцию.
Эмбриология и анатомия. Большую часть периода беременности яички располагаются под почками. Начиная с 6-7 месяца внутриутробного периода, яички постепенно опускаются и выходят из брюшной полости через внутреннее паховое кольцо. Проводником для яичек служит "гунтеров тяж" (отросток брюшины, окружающий и направляющий яички через паховый канал). Яички двигаются через паховый канал, а затем появляются в мошонке. В норме, после того, как яички опустились в мошонку, просвет вагинального отростка (канала по которому двигалось яичко) закрывается (облитерируется), закрывая сообщение брюшной полости с органами мошонки. Если в результате нарушения эмбриогенеза, этого не происходит вагинальный отросток брюшины (processus vaginalis), остается открытым в брюшную полость, появляется вероятность развития врожденной паховой грыжи или водянки оболочек яичка (Рис.1).
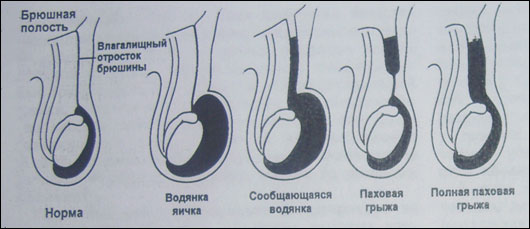 |
| Рис. 1 Образование водянки и грыжи в процессе заращения вагинального отростка. |
Незаращенный влагалищный отросток брюшины еще не является синонимом грыжи, а представляет собой лишь потенциально предрасполагающее к возникновению грыжи состояние. Сама грыжа появляется только тогда , когда кишечник или иное содержимое брюшной полости выходит во влагалищный отросток. Если из брюшной полости во влагалищный отросток проникает только жидкость, то подобная ситуация обозначается термином «сообщающаяся водянка яичка», для которой характерно ее нарастание при повышении активности, вследствие повышения внутрибрюшного давления (крик, плач, напряжение) и уменьшение объема водянки во время сна или других периодов релаксации.
Установлено, что при некоторых заболеваниях частота паховых грыж увеличивается также как и риск послеоперационного рецидива грыжи. Так более высокая, чем в общей популяции, частота грыж отмечается у детей с кистофиброзом легких, у больных с нарушением развития соединительной ткани ( синдром Элерса-Данлоса), у детей с врожденным вывихом бедра и у пациентов, получающих хронический перитонеальный диализ, у недоношенных с внутрижелудочковыми кровоизлияниями и у больных с миеломенингоцеле, которым произведено вентрикулоперитонеаль-ное шунтирование (отведение жидкости из желудочков головного мозга в брюшную полость).
Клинические проявления. Косая грыжа. Основной признак косой паховой грыжи- выпячивание в паховой области, распространяющееся до дна мошонки и более отчетливо заметное при повышении внутрибрюшного давления (плач, смех, натуживание). Грыжа обычно самостоятельно исчезает при расслаблении, или может быть осторожно вправлена рукой, путем деликатного надавливания, как бы заправляя содержимое грыжи обратно в брюшную полость. Иногда вправлению помогает осторожная тракция (подтягивание) за яичко. Иногда первым клиническим симптомом грыжи бывает внезапное появление её с симптомами ущемления. Однако во многих случаях при тщательном сборе анамнеза оказывается, что у ребенка все же ранее отмечалась некоторая припухлость в паховой области, либо определялась водянка оболочек яичка.
При первичном осмотре хирург не всегда может отчетливо определить грыжу, даже если осматривает ребенка стоя, с напряжением передней брюшной стенки, при кашле или во время плача. В этих случаях четкий анамнез в сочетании с наличием пальпируемого утолщенного тяжа, пересекающего лонный бугорок (симптом шелковой перчатки), усиленный кашлевой толчек и расширенное паховое кольцо, пропускающее мизинец косвенно свидетельствуют о существовании грыжи и служат показанием к операции. Если диагноз известен, а операция откладывается, важно постоянно контролировать содержимое грыжи и при беспокойстве ребенка в первую очередь исключать признаки ущемления грыжевого содержимого. При любых сомнениях целесообразно показать ребенка хирургу.
Осложнения грыж и грыжесечения. Ущемление и странгуляция. Ущемленная грыжа развивается в том случае когда содержимое грыжевого мешка (обычно у мальчиков – кишечник, и девочек – яичник, фалопьева труба, кишечник) не вправляются в брюшную полость. Ущемление намного чаще (70%) возникает у маленьких детей в возрасте до 1 года. К 8 годам жизни и, в более старшем возрасте, вероятность ущемления становится очень низкой. Картина ущемления включает в себя резкое беспокойство, сильные схваткообразные боли в животе, иногда рвоту, сначала без примеси желчи.
Затем рвота становится более интенсивной, и в рвотных массах появляется примесь не только желчи (желто-зеленой окраски), но при большой давности ущемления даже кишечного содержимого, что свидетельствует о странгуляции (сдавления кишки с нарушением кровообращения). При осмотре на стороне поражения в паховой области определяется довольно плотное образование, которое может располагаться только в паховой области или распространяется на мошонку. Обычно ребенку ранее ставился диагноз грыжи, или родители не обращались к врачу, но сами отмечали периодическое появление припухлости в паховой области. В редких случаях ущемление бывает первым проявлением грыжи.
Ущемление развивается в результате постепенно возникающего отека органов, находящихся в замкнутом пространстве пахового канала, что приводит к нарушению венозного и лимфатического оттока, и сдавления. В конечном счете, органы перестают кровоснабжаться и наступает гангрена и некроз содержимого грыжи. При развитии указанных циркуляторных нарушений грыжевое выпячивание становится более плотным и болезненным может появиться гиперемия (краснота), отек кожи над грыжевым выпячиванием, ухудшается общее состояние ребенка. При наличии всех выше перечисленных изменений применяется термин «странгуляция». Это осложнение требует немедленного оперативного вмешательства.
Ущемление грыжи без признаков странгуляции может быть устранено в условиях больницы неоперативным путем в 80% случаев на ранних сроках ущемления.
Особенности техники операции. Несомненно, принципиально важным и главным этапом грыжесечения является отделение элементов канатика от грыжевого мешка. Учитывая то, что эти элементы у детей имеют малые размеры, многие хирурги используют во время операции бинокулярные лупы с Х2 или Х3 кратным увеличением.
Большую осторожность и деликатность необходимо проявить, чтобы не повредить во время выделения семявыносящий проток, его артерию или семенные сосуды.
Повреждение семенного канатика. Повреждение семенных сосудов может возникнуть в результате недостаточно осторожного их выделения или нечаянного их прошивания при наложении швов у детей с длительно существующей грыжей и рубцовыми изменениями тканей при грыжах огромного размера. Данное осложнение возникает чаще всего у младенцев и недоношенных детей в связи с малым калибром сосудов. Увеличивается риск осложнений при выделении сосудов от отечного, рвущегося грыжевого мешка при операции осуществляемой в связи с ущемлением.
Осложнения грыжесечения при плановых операциях вне ущемления довольно редки (не более 1%), однако число проблем в послеоперационном периоде значительно увеличивается при лечении осложненных и ущемленных грыж в экстренном порядке. Операцию лучше выполнять руками опытного хирурга, не дожидаясь ущемления и странгуляции содержимого грыжевого мешка.Сегодня мы имеем возможность проведения данных плановых операций лапароскопическим доступом, используя самое современное эндоскопическое оборудование, лечение выполняется по страховому полису, в системе ОМС. Для этого нужно только записаться на консультацию. В нашем детском отделении урологии-андрологии минимальная очередь не более 1-2 недели. Для этого нужно записаться на консультацию детского уролога по тел. 499- 110-40-67 или 499-367-64-64
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гидроцеле (водянка яичка) – состояние, при котором вокруг яичка скапливается жидкость, в большинстве случаев не причиняет беспокойства и не представляет опасности, может проходить самостоятельно, в других случаях требует хирургического лечения.
Гидроцеле в цифрах и фактах:
- Около 10% детей рождаются с гидроцеле.
- Это состояние встречается у 1% подростков и взрослых мужчин.
- Водянка яичка наиболее распространена в возрасте 15-30 лет.
- Гидроцеле – сугубо мужское заболевание.
Что такое водянка яичка? Причины возникновения гидроцеле
Название заболевания происходит от двух древнегреческих слов: "гидро" — "вода, жидкость" и "целе" — "вздутие, расширение".
Водянка яичка бывает врожденной и приобретенной, эти два состояния имеют разные причины.
Врожденное гидроцеле
Приобретенное гидроцеле
Послеоперационная водянка яичка
Виды гидроцеле
Симптомы водянки яичка
 Обычно водянка яичка не причиняет беспокойства. В большинстве случаев единственным симптомом этого состояния является увеличение мошонки – с одной или с двух сторон. На ощупь гидроцеле ощущается как безболезненное образование, имеющее эластическую консистенцию.
Обычно водянка яичка не причиняет беспокойства. В большинстве случаев единственным симптомом этого состояния является увеличение мошонки – с одной или с двух сторон. На ощупь гидроцеле ощущается как безболезненное образование, имеющее эластическую консистенцию.
У некоторых мужчин возникают следующие симптомы:
- ощущение тяжести, дискомфорта в мошонке;
- усиление отека мошонки и неприятных ощущений в вечернее время.
В каких случаях нужно обратиться к врачу:
- Впервые обнаруженное увеличение мошонки. Нужно установить, чем оно вызвано. Это может быть связано с гидроцеле, паховой грыжей или другими состояниями.
- Гидроцеле было обнаружено у ребенка после рождения и затем не проходит в течение полугода. Нужно обратиться к детскому хирургу для повторного осмотра.
- Быстрое возникновение отека, боли в мошонке. Это может быть связано с острыми состояниями, требующими немедленного хирургического вмешательства, такими как перекрут яичка или некроз гидатиды Морганьи.
Как выглядит водянка яичка (фото)
Обследование
Обычно врач устанавливает диагноз после осмотра и ощупывания мошонки. При подозрении на гидроцеле взрослым нужно обратиться к хирургу или урологу-андрологу, ребенка – отвести к детскому хирургу.
Для уточнения диагноза врач может назначить дополнительные исследования:
| Название исследования | Описание |
| Диафаноскопия | Исследование позволяет отличить водянку яичка от других состояний, например, паховой грыжи, когда в мошонку выходят петли кишечника. |
Как проводится диафаноскопия:
Мошонку пациента просвечивают при помощи небольшого фонарика в затемненном помещении. При гидроцеле свет свободно равномерно проходит через кисту, заполненную жидкостью. Более плотные образования задерживают свет.
Если пациент перенес воспаление оболочек яичка, или в кисте присутствует кровь, свет проходит через мошонку неравномерно, диафаноскопия будет неинформативна.
УЗИ при водянке яичка
Ультразвуковое исследование часто назначают в сомнительных случаях, оно помогает отличить водянку яичка от других патологических процессов в мошонке.
Какие заболевания могут напоминать по симптомам гидроцеле?
К каким последствиям может привести гидроцеле?
Водянка яичка у детей: что это за болезнь, виды (изолированная, сообщающаяся), симптомы, лечение — видео
Лечение водянки яичка
У 95% новорожденных детей гидроцеле может проходить самостоятельно в течение первого года жизни. Если этого не произошло, требуется хирургическое лечение.
Приобретенное гидроцеле у взрослых обычно проходит в течение шести месяцев. Обычно операцию назначают в случаях, когда водянка яичка осложняется воспалением или причиняет выраженный дискомфорт.
Если гидроцеле сочетается с паховой грыжей, хирургическое лечение должно быть проведено сразу после обнаружения.
Можно ли лечить гидроцеле без операции?
При гидроцеле не всегда бывает необходима операция. У многих мужчин младше 65 лет водянка яичка проходит самостоятельно. В более старшем возрасте она, как правило, не проходит. Если хирургическое лечение не показано, в медикаментозных препаратах также нет необходимости.
При реактивной (симптоматической) водянке яичка нужно лечить основную причину. Например, при инфекционных процессах назначают антибиотики. Врач может порекомендовать носить специальные поддерживающие суспензории.
Пункция при водянке яичка
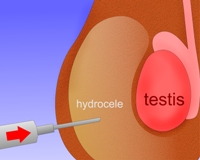 Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
После удаления жидкости из мошонки может быть проведена склерозирующая терапия – в водяночную кисту вводят препараты (спирт, Бетадин), которые вызывают ожог её стенок изнутри и закрытие просвета. Но этот метод также зачастую дает временный эффект, а его применение может сопровождаться определенными осложнениями.
Подробнее о пункции
Операция при гидроцеле
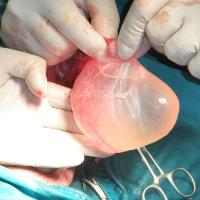 Общие указания по поводу сроков проведения операции при водянке яичка:
Общие указания по поводу сроков проведения операции при водянке яичка:
- При гидроцеле у ребенка в возрасте до 1-го года обычно проводят наблюдение, так как в течение этого времени водянка может пройти самостоятельно.
- При врожденном гидроцеле хирургическое вмешательство обычно выполняют в возрасте 1,5-2-х лет.
- При симптоматическом гидроцеле операция показана в случае, если консервативное лечение основной причины в течение достаточно длительного времени не принесло эффекта.
- Водянку яичка, вызванную травмой, оперируют спустя 3-6 месяцев.
- У детей до 2-х лет проводят хирургическое вмешательство в случаях, когда водянка сочетается с паховой грыжей, осложняется инфекцией, является напряженной и быстро нарастает.
Существуют разные варианты хирургических вмешательств при водянке яичка:
- При несообщающейся водянке проводят операции Лорда, Винкельмана, Бергмана. Между тремя этими видами хирургических вмешательств не существует принципиальной разницы.
- При сообщающейся водянке проводят операцию Росса.
Операция Лорда при гидроцеле
Во время операции Лорда рассекают оболочки яичка, удаляют жидкость и проводят так называемое гофрирование влагалищной оболочки яичка, в результате чего создаются условия для оттока жидкости. Данный вид хирургического вмешательства позволяет минимизировать травматизацию яичка, питающих его сосудов.
Метод Лорда не подходит при длительно существующей водянке яичка, так как при этом повышается жесткость оболочек яичка, что не позволяет получить удовлетворительный результат.
Операция Росса при водянке яичка
Цель операции Росса – ликвидировать сообщение между влагалищным отростком и брюшной полостью. Влагалищный отросток пересекают, частично удаляют, верхний его конец перевязывают, а в нижнем оставляют отверстие для оттока жидкости.
Операция Росса – один из лучших способов лечения врожденной водянки яичка. Но её выполнение требует от хирурга определенного опыта и уровня мастерства, так как в ходе операции можно легко повредить элементы семенного канатика.
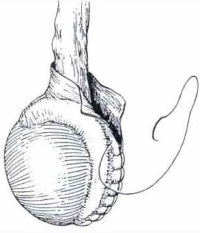 Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Операции Винкельмана и Лорда обычно не применяют при гидроцеле больших размеров, так как при этом оболочка водяночной кисты сильно растянута, имеется её избыток.
 После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
Для того, чтобы уменьшить неприятные ощущения после хирургического вмешательства, врач может порекомендовать:
- прикладывание к мошонке холода (пузырь со льдом, полотенце, смоченное в холодной воде);
- ношение специальных поддерживающих суспензориев (бандаж, поддерживающая повязка для яичек).
Хирург назначит повторный визит через некоторое время, чтобы убедиться, что водянка яичка не рецидивировала.
Операция Бергмана по лечению гидроцеле (водянки яичка) — видео
Эффективны ли народные средства при гидроцеле?
Эффективна ли гомеопатия?
Профилактика водянки яичек
Специальных мер профилактики врожденной водянки яичка не существует.
Профилактика приобретенной симптоматической водянки яичка заключается в профилактике мочеполовых инфекций, травм мошонки и других заболеваний, способных привести к гидроцеле.
Основные меры профилактики водянки яичка в пожилом возрасте – ведение здорового образа жизни, правильное питание, физическая активность, профилактика сердечно-сосудистых патологий.
