Мелкие гнойнички на
Содержание:
Прыщи на лице и по телу поражают своей разнообразностью. Мы встречаем папулы, пустулы, белые прыщи, красные, гнойные. Причинами множества из них являются гормональные перестройки, активная работа желез, проблемы внутренних органов. В сегодняшней статье хотелось бы определить, что способствует развитию гнойников на теле. Подойдут ли привычные средства лечения для удаления гнойничков на теле или понадобятся другие методы терапии? Об этом и всем другом читайте в нашем обзоре.
Причины образования гнойников на теле
Гнойники представляют собой небольшие белые образования с красными краями. Примерно 2-3 мм в диаметре, внутри содержат гной. При надавливании гной выходит и остается открытая ранка. Заживление ранки может проходить длительное время и повторно наполнятся гноем, если не принять нужных мер.
Дерматологи называют несколько основных факторов, провоцирующих гнойники:
- Большие выделения кожного сала. Расширенные поры вырабатывают больше кожного сала, которое, смешиваясь с грязью, ведет к гнойничковым высыпаниям.
- Гормональный фон. Перестройка гормонов в период беременности, перед менструацией, климаксом ведет к тому, что меняется концентрация женских и мужских гормонов, и мы наблюдаем гнойничковые высыпания.
- Резкое падение иммунитета. Наблюдается в холодное время года, после перенесенной болезни, в период авитаминоза.
- Сильное нервное потрясение, депрессия. Такие состояния снижают способность организма противостоять различным инфекциям и бактериям. За счет этого появляются гнойнички на теле у взрослого или ребенка.
- Недостаточное соблюдение правил личной гигиены. Через сальные протоки выходят токсины, кожный секрет. Если человек пренебрегает ежедневным душем, или делает это некачественно, выделения с желез подвергаются воздействию инфекций и образуются гнойничковые образования в местах скопления загрязнений.
- Сладкая и жирная пища. Они трудно перевариваются организмом и выбрасывают ненужные элементы в кровь. Несбалансированное питание ведет к большему выделению кожного сала и многочисленным гнойникам.
- Проблемы внутренних органов. Гнойники свидетельствуют о хронических воспалительных процессах внутренних органах. Подтвердить или опровергнуть это поможет УЗИ.
Каждый человек может встретить гнойные прыщи на теле. Больше всего этому заболеванию подвергаются люди, у которых работа связана с частыми перегревами и переохлаждениями. Также те, чья кожа часто травмируется механическим путем. Прыщи с гнойным содержимым можно увидеть у людей с сахарным диабетом, расстройством выработки кожного секрета, проблемами с ЦНС, не вылеченная аллергия.
Причины гнойников по отдельным частям тела
Мы уже указали причины гнойников по всему телу, но существуют особенности их проявлений на разных частях тела.
Почему возникают прыщи на области спины?
Эта часть – второе любимое место прыщей после лица. На спине и лице расширенные поры – это одна из главных причин высыпаний. Второй важной причиной выступает контакт спины с одеждой, которая часто изготовлена из ненатуральных тканей. Синтетическая одежда не пропускает кислород и мешает коже дышать. Это прямой путь к прыщам.
Гнойники на плечах и спине отличаются по внешнему виду. Самыми простыми и легко устраняемыми являются маленькие красные кружечки – папулы. Они могут перерастать в пустулы – прыщи с гноем внутри и красными боками.
Узлы – воспалительный процесс начинается в глубоких слоях дермы. Могут перерастать в кисты. Кисты – большие образования, которые болят. Они слегка синеватого цвета.
Воспаления на груди, шее, руках
Гнойники в области тела возникают по таким причинам:
- Болезни ЖКТ;
- Дисфункции щитовидной железы;
- Слабая гигиена;
- Злоупотребление неправильной пищей;
- Продолжительным нервным состоянием.
Особенность прыщей на шее – они возникают чаще по причине приема медикаментозных, гормональных или анаболитических средств. Их развитие будет продолжаться, пока этот препарат будет наблюдаться в вашем рационе.
Гнойнички на руках возникают, когда случается некачественный уход за этой частью тела. Особенно сложно кожа рук реагирует на длительное пребывание на солнце, бритье рук, гормональные сбои.
Гнойники волосяной части головы всегда довольно болезненные. Их сопровождают зуд, воспаление, шелушение. При расчесывании постоянно происходит травмирование гнойников, что еще больше усложняет протекание болезни. На голове идеальные условия развития гнойников, так как бактерии постоянно подкрепляются кожным жиром и теплом волос. Сначала прыщики образуются маленькие, со временем увеличиваясь в размере.
Сопутствующими факторами развития гнойников на голове выступают некачественные шампуни и средства укладки. Гнойники также бывают результатом жизни клеща – демодекоза.
Воспалительные гнойные процессы на ягодицах и ногах
Гнойники не жалеют даже эти части человеческого организма. На ногах гнойнички возникают как результат некачественной депиляции и вросших волосков. Варикозные проблемы и инфекционные заболевания могут нести гнойные прыщики на ногах.
Гнойники на ягодичных мышцах хоть и не видны каждому встречному, но их обладателю приносят массу дискомфорта. Они выскакивают единично, имеют крупные параметры. Гнойники на ягодицах бывают, когда кожа не получает достаточно увлажнения и страдает чрезмерной сухостью. Кроме этого, прыщи на ягодицах образуются через перенесенные болезни, неактивный образ жизни, венерологические заболевания.
Нередко гнойнички на ягодицах образуются по причине использования туалетной бумаги с ароматизаторами. Возникает аллергическая реакция кожи на отдушки и, как следствие, гнойники.
Венерологические болезни и вросшие волоски также провоцируют гнойнички в интимных местах. Поэтому, выявив образования в этих местах, будьте очень внимательны. Не дайте инфекции больше разнестись по телу.
Как быстро избавиться от гнойников на теле?
Для устранения гнойников полезно будет делать маски, ванночки с марганцовой кислоты и морской соли. Эти средства доступны в любой аптеке. Бросив несколько грамм в ванную, вы получаете отличное дезинфицирующее и подсушивающее средство.
Для заживления прыщей рекомендуют в ванную добавлять по стакану отвара лекарственных трав ромашки, календулы, чистотела.
Маска с глины и морской соли. Для ее приготовления необходимо соединить два компонента до состояния кашицы. Количество кашицы определяйте исходя из пораженного участка. Для более выраженного заживляющего эффекта можно добавить 2-3 капли масла чайного дерева. Готовую смесь наносят на тело до застывания, после чего смывают теплой водой.
Готовые медикаменты продаются в аптеках: настойка календулы, «Мирамистин» или «Хлоргексидин». Препаратами протирают гнойники до их ухода. Единичные прыщи обрабатывают мазью Вишневского, «Левомеколем». Эти кремы вытягивают гной и сопутствуют быстрому созреванию гнойного прыща.
 Препараты от гнойников
Препараты от гнойников
Мазь «Ихтиол» – многие полагают, что препарат моментально решает проблему. Действительно, мазь размягчает образование, помогая гною легко выйти наружу. Но панацеи от всех прыщей мазь не несет.
 Мазь Ихтиол
Мазь Ихтиол
Содовая маска справляется с гнойничками на спине. Приготовление ее довольно простое: 50 г соды и размешивают с обычной водой до состояния вязкости. Наносят на эпидермис и дают застыть. Это занимает примерно 20 минут. Затем смываем.
Магнезия – отличный заменитель умывалки для лица в случае гнойничков. Эпидермис перед нанесением очищаем, смачиваем ватный диск магнезией и протираем гнойники. Такая обработка помогает сузить поры и сократить активность кожного секрета, улучшает кровообращение и усиливает заживление проблемной кожи.
Масло чайного дерева используется для точечной обработки гнойников по всему телу или как компонент масок и тоников. Аспириновые маски с яблочным уксусом также помогают лечить гнойники: 6 таблеток ацетилсалициловой кислоты разминают и добавляют чайную ложку уксуса и столовую ложку воды. Наносят на гнойники, потом смывают водой после 15 минут.
 Масло чайного дерева
Масло чайного дерева
Решить причину гнойных высыпаний одним лечением симптомов нельзя. Необходима консультация дерматолога, чтобы понять истинные причины гнойничков на теле. Важно, не запускать гнойники иначе они преобразовываются в осложнения – фурункулез, карбункулез, сикоз.
Появление у человека гнойников на теле указывает на присутствие процесса воспалительного характера, которое называется пиодермией. Они требуют обязательного лечения, ведь гнойничковые поражения в запущенной форме стают причиной поражения внутренних органов и могут развить сепсис. Терапия длится долго, лечение иногда не обходится без оперативного вмешательства.
Причины возникновения
Провоцирующими факторами формирования гнойных высыпаний на коже считается:
- попадание инфекции в открытую рану, часто наблюдается при расчесывании прыщей;
- нарушение правил личной гигиены;
- нарушение метаболических процессов;
- гормональный дисбаланс;
- наличие процессов воспалительного характера в организме.
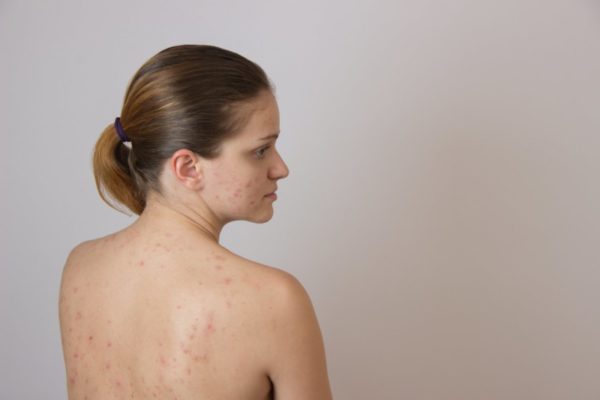
Появление гнойничков может сопровождать: герпес, чесотка, акне и псориаз.
Наиболее уязвимыми к появлению высыпаний гнойного характера считаются лица, которые подвергаются частым переохлаждениям или перегреваниям, получают недостаточное количество витаминов или имеют заболевания:
- сахарный диабет;
- нарушение функционирования ЦНС;
- аллергия;
- расстройства выработки кожного секрета.
Возбудители инфекции
Проявление гнойничковых заболеваний (пиодермий) провоцируют микроорганизмы, которые наделены способностью, проникать в верхние слои травмированной кожи. Чаще это стрептококки, стафилококки. Но провокаторами могут стать и такие микроорганизмы:
- кишечная и синегнойная палочка;
- гонококки;
- пневмококки;
- вульгарный протей;
- микоплазмы.
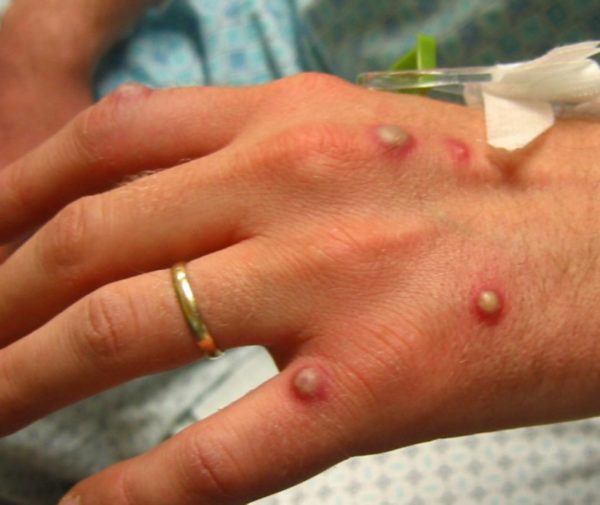
Кожа человека содержит большое количество жировых, белковых ингредиентов, что способствует жизнедеятельности микроорганизмов. Стрептококки, стафилококки присутствуют на коже всегда и представляют опасность только при проникновении в глубокие слои эпидермиса или при снижении иммунной защиты.
При наличии гнойничковых заболеваний состав бактериальной флоры на кожном покрове меняется, что может провоцировать формирование новых очагов поражения.
Характеризующие особенности фурункулеза
Под фурункулезом необходимо понимать патологическое состояние, характеризующееся поражением волосяных фолликулов и сальных желез. Фурункулез встречается чаще у мужчин. Участками локализации элементов сыпи является:
- шея;
- нос;
- таз;
- подмышечные впадины;
- лицо.
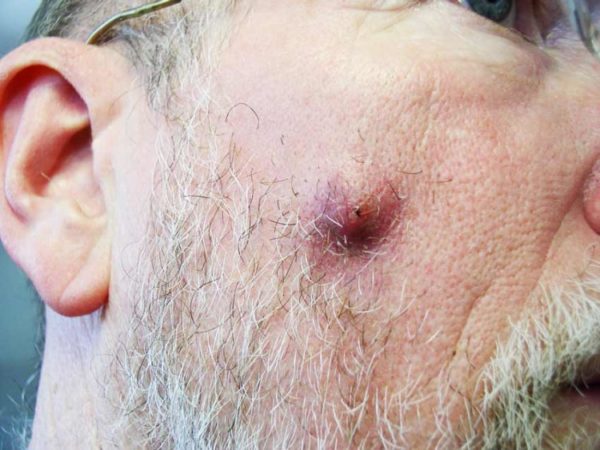
Патологическое состояние имеет несколько стадий:
- Инфильтрация – наблюдается появление гиперемии кожи, отечности, уплотнения.
- Формирование узелка – с течением времени превращается в гнойник. Стадия сопровождается появлением болевых ощущений при пальпации зоны поражения, накоплением гнойного экссудата, формированием стержня.
- Заживление – наблюдается вскрытие гнойника, ослабление интенсивности патологических симптомов, улучшение самочувствия.
Основные симптомы фурункулеза
- повышение температуры тела;
- появление болевых ощущений при пальпации;
- ощущение общей слабости;
- головная боль.
При отсутствии своевременного лечения появляется риск развития осложнений в виде менингита или сепсиса.
Течение карбункулеза
Карбункулез характеризуется формированием гнойников, которые поражают сразу несколько фолликулов. Патологическое состояние появляется чаще всего в теплое время года. Основные участки локализации гнойников – лицо, появление между лопатками, на ягодицах, шее.
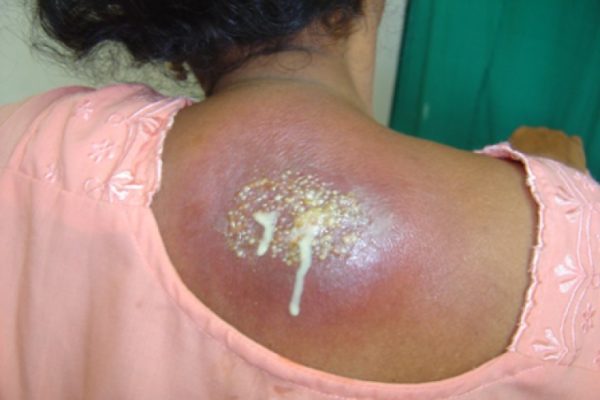
Размеры карбункула достигают несколько сантиметров, период его созревания длится 7-10 дней. Патологическое состояние сопровождается повышением температуры тела, болезненностью. Карбункул требует хирургического лечения.
Сикоз
Заболевание чаще поражает мужчин, провоцирующим фактором считаются нарушения нейроэндокринного характера. Часто его формирование связывают с хроническим ринитом, конъюнктивитом. Основными участками локализации гнойников считается:
- слизистая носа;
- кожа подбородка;
- участок над верхней губой;
- крылья носа;
- брови;
- веки;
- зона лобка.
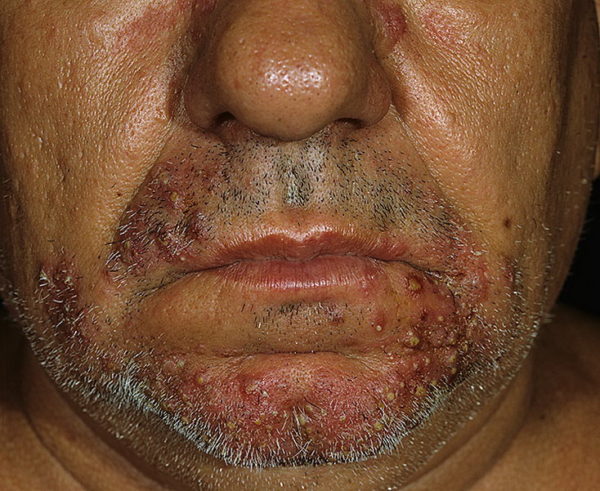
Зачастую формирование гнойников наблюдается на волосистой части лица. Первые симптомы – появление гиперемии – формирование сгруппированных пустул, которые содержат в своей полости гной. Этот процесс называют фолликулитом, он распространяется на прилегающие участки, сначала поражаются поверхностные слои кожи.
Гнойники могут самостоятельно исчезать и появляться снова. Длительное течение сикоза характеризуется формированием глубоких фолликулитов. Патологическое состояние характеризуется такими симптомами:
- отечность;
- гиперемия кожи;
- болезненность зон поражения.
После вскрытия гнойников наблюдается формирование желтоватой корки.
Другие гнойничковые заболевания
Пиодермией смешанного характера считается вульгарное импетиго, оно отличается заразностью. Процесс распространяется на кожу и на ее придатки. Сначала наблюдается появление гиперемии, в дальнейшем на ее месте появляются пузырьки, заполненные серозным содержимым – фликтены. С течением времени содержание приобретает гнойный характер, подсыхает, образуя корки. Одно из частых участков локализации пиодермии – лицо.
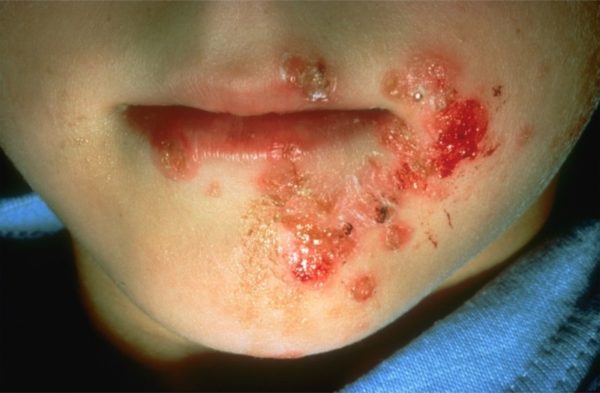
Абсцесс
Гнойники на коже могут проявляться в виде абсцесса. Он характеризуется формированием процесса воспаления и полости, которая заполняется гноем. Локализуется чаще на конечностях, шее, голове, у женщин – в подмышечной зоне. Часто женщины жалуются, что у них после шугаринга появились гнойники. Это может наблюдаться при несоблюдении правил дезинфекции применяемых инструментов, а также вследствие врастания волосков.
Возникает это патологическое состояние в результате нарушения целостности кожи и проникновения бактерий. Клиническая картина проявляется:
- болевыми ощущениями в области поражения;
- гиперемией;
- флуктуацией;
- учащенным сердцебиением;
- отеком;
- повышением температуры;
- бугорками, впадинами на коже.
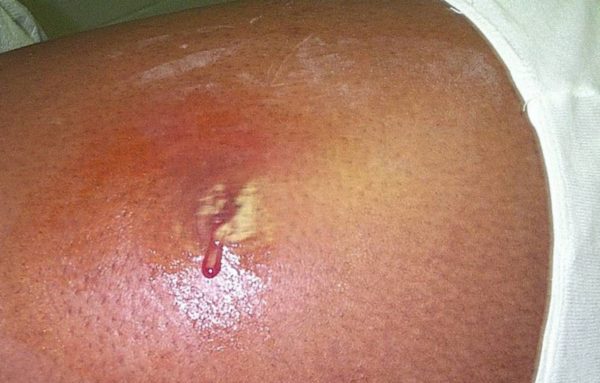
Сначала наблюдается появление покраснения, которое впоследствии превращается в инфильтрат и гнойник с лейкоцитами, живыми, мертвыми микроорганизмами. Патологическое состояние опасно тем, что может стать причиной распространения инфекции.
Лечебные мероприятия
Чтобы лечение было результативным, необходимо выяснить причины появления патологического состояния и направить силы на ее устранение. Рекомендуется:
- нормализовать функционирование органов пищеварительного тракта;
- восстановить гормональный баланс;
- следить за личной гигиеной;
- избегать стрессы;
- соблюдать рациональное питание.
Важным этапом является очищение кожного покрова, для этого можно использовать скрабы, маски домашнего приготовления. А также нужно обратиться к косметологу, который назначит курс процедур, помогающих растворить сальные пробки, а также отслоить отмершие клетки эпидермиса. Наиболее эффективными процедурами считается:
- ультразвуковая чистка;
- химический пилинг;
- криотерапия;
- мезотерапия.

Внимание! Начинать процедуры можно только после устранения процесса воспалительного характера. В противном случае появляется риск распространения инфекции.
Медикаментозная терапия
В осложненных случаях появляется необходимость назначения антибактериальных препаратов. Чаще всего применяют:
- Юнидокс Солютаб.
- Эритромицин.
- Тетрациклин.
- Доксициклин.
Подбор лекарств, дозы, продолжительности лечения осуществляет врач
Параллельно с этим назначаются:
- Ретиноиды, которые устраняют избыточную активность сальных желез и регенерируют эпителиальные ткани. Препараты выбора – Третиноин, Адапален, Изотретиноин.
- Сорбенты, БАДы с лактобактериями. Средства помогают нормализовать микрофлору кишечника, выводя токсические вещества из организма. В эту группу входят лекарства: активированный уголь, Полисорб, Линекс, Лактофильтрум.
- Витаминно-минеральные комплексы. К ним относя витамины: Е, А, С, а также цинк.
Применяются также средства для местного нанесения, но только после согласования с врачом. Эффективными являются:
- Йод. Его используют для точечного нанесения на пораженные участки, он хорошо устраняет воспалительный процесс и дезинфицирует.
- Цинковая мазь. Препарат оказывает ранозаживляющее действие, препятствует некротизированию тканей, защищает от негативного воздействия патогенных микроорганизмов.
- Левомеколь. Наносить средство рекомендуется на зоны поражения на 2-3 часа, потом смыть водой.
- Салициловая кислота. Эффективно борется с бактериями, устраняет гиперемию, отмершие клетки.
- Спиртовая настойка календулы. Оказывает ранозаживляющее, противовоспалительное действие.
Также эффект наблюдается от принятия ванн с морской солью или марганцовкой, они оказывают обеззараживающее и подсушивающее воздействие. Запрещается использовать горячую воду.
Применение народных рецептов
Перед тем как применять народные средства рекомендуется проконсультироваться с врачом. Эффективным считается использование:
- Сока алоэ, он помогает вытянуть гной. К зоне поражения прикладывают листок растения, без верхней кожицы. Оставить его нужно на всю ночь, для того чтобы он не сползал, его нужно прикрепить пластырем. В тяжелых случаях процедуру проводят несколько раз.
- Настой календулы. Для приготовления 1 ст. л. сырья заливают 500 мл кипятка и оставляют на 30 минут. Настой используют для протирания кожи. Если к нему добавить мед в расчете 1 ч. л. на стакан раствора, то его можно использовать для примочек. Для этого в растворе смачивают ватный диск и прикладывают к зоне поражения на 20 минут.
Есть и второй способ приготовления настойки. Для ее приготовления необходимо 2 ст. л. цветов календулы залить 50 г спирта, 40 г воды, 80 г одеколона. Смесь оставляют в теплом месте, а затем добавляют к ней 1 ч. л. 5% борного спирта и ½ ч. л. глицерина. Средством протирают пораженные участки два раза в сутки.
- Свежие листья березы, крапивы, корня одуванчика и лопуха. Необходимо взять 2 ст. л. смеси, залить 500 мл кипятка, проварить 15 минут, процедить и остудить. Отвар рекомендовано пить по 100 мл трижды в сутки.
- Аппликация из лука. Чтобы гной быстрее вышел наружу надо к зоне поражения приложить печеную луковицу и закрепить ее пластырем. Аппликацию лучше оставить на ночь.

Профилактика
Предупредить формирование гнойников поможет соблюдение правил:
- рационального питания. С рациона исключается употребление фаст-фуда, жирных и соленых блюд, специй, маринада, майонеза, сахара, пшеницы, молока. Предпочтение следует отдать фруктам, овощам, зелени, растительному маслу, кисломолочным продуктам. Из зерновых лучше употреблять гречку, овсянку, отруби;
- физической активности. Как можно больше времени нужно проводить на свежем воздухе;
- личной гигиены. Нужно ежедневно принимать душ или ванну, имея несколько полотенец – для лица, рук, ног, головы;
- стирки постельного и нательного белья;
- носки вещей, которые должны быть изготовлены из натуральных тканей;
- использования гипоаллергенных косметических средств, которые не должны содержать комедогенных компонентов.
Внимание! Запрещается проводить самостоятельное выдавливание прыщей, это может стать причиной тяжелых осложнений. Болевые гиперемированые элементы сыпи также нельзя трогать. Любые повреждения кожного покрова необходимо сразу обрабатывать антисептическими растворами, чтобы помешать присоединению бактериальной микрофлоры.
Приступать к лечению гнойников на теле нужно только после осмотра врача. Самолечение может стать причиной ухудшения состояния и развития очень тяжелых осложнений.
Гнойнички или пустулы – это полостные элементы, заполненные желтовато-белым содержимым. Такая сыпь появляется на коже при многих заболеваниях, а потому для определения источника проблемы необходимо обращаться к врачу.
Причины у взрослых
Многие люди, даже не имеющие медицинского образования, понимают, что гнойнички на коже свидетельствуют о воспалительном процессе. И это действительно так. Гной является смесью убитых микробов (чаще всего бактерий), погибших лейкоцитов, некротических масс. Он содержится в полости и отграничивается от окружающих тканей воспалительным валом.
Шаровидные угри с гноем
Угревая болезнь развивается в условиях повышенной функции сальных желез, гиперкератоза их выводных протоков и размножения в устьях пропионобактерий. Этому способствуют следующие факторы:
- Гормональные изменения (в пубертатном возрасте, перед месячными, во время беременности).
- Яичниковая дисфункция (повышение синтеза андрогенов).
- Заболевания органов пищеварения (печени, желудка, кишечника).
- Применение неподходящей косметики (комедогенной, раздражающей).
- Прием некоторых препаратов (стероиды, антибиотики).
Начальные признаки угревой болезни представлены открытыми комедонами (черные точки). В дальнейшем при развитии воспаления присоединяются папуло-пустулезные элементы. Обычно они расположены в поверхностных слоях кожи, не затрагивая дерму, а потому разрешаются без рубцевания.
Кроме вульгарных угрей, бывают шаровидные (конглобатные) – более крупные, глубоко расположенные. При их слиянии образуется сплошной бугристый инфильтрат, отдельные элементы которого абсцедируют с выделением гноя. После заживления таких угрей образуются рубцы, нередко обезображивающие лицо.
Распространенной причиной образования гнойничков на лице является угревая болезнь, возникающая под влиянием внешних и внутренних факторов.
Большой узел на коже
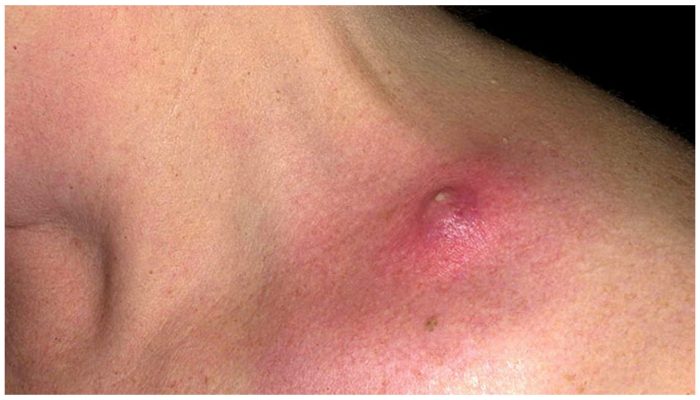
Крупные узлы являются признаком более активного воспалительного процесса, спровоцированного гноеродными бактериями. Среди состояний, сопровождающихся подобным симптомом, могут быть следующие:
Гнойники в основном вызываются стафилококками, лишь скрофулодерма возникает при туберкулезном поражении кожи. Фурункул – это одиночное образование вокруг волосяного фолликула, карбункул является конгломератом из нескольких пустул, а гидраденит представляет собой воспаление апокриновых потовых желез.
В своем развитии фурункул проходит стадии инфильтрации, нагноения, разрешения. Сначала на коже образуется красное пятно, которое уплотняется, превращаясь в отечный болезненный узел. По мере созревания «стержня» он увеличивается в размерах, принимает конусовидную форму. На вершине фурункула формируется пустула, пронизанная волосом. Кожа над образованием красная и блестящая, горячая на ощупь. В это время усиливаются боли, возникают лихорадка, признаки интоксикации. После отхождения гноя и некротического «стержня» симптоматика ослабляется, рана заживает рубцеванием.
Карбункул обычно локализуется на задней поверхности шеи, спине, пояснице. Гнойник начинается как несколько отдельных узелков, которые вскоре сливаются в единый инфильтрат. Он быстро увеличивается в размерах, порой достигая 10 см в диаметре. Кожа над ним напряжена, синюшная, отмечается резкая болезненность. После вскрытия пустул образуется сразу несколько отверстий, центр узла подвергается некрозу с образованием глубокой язвы, которая заполняется грануляциями и заживает плотным рубцом.
Гидраденит обычно возникает в подмышечных впадинах, кожных складках, промежности. Провоцировать воспаление желез, как и в случае с другими разновидностями пиодермии, могут следующие факторы:
Заболевание начинается как одиночный узел, расположенный в дерме или подкожной клетчатке, но он быстро увеличивается в размерах, приобретает грушевидную форму и выбухает наружу. Кожа краснеет и синеет, ткани отекают, несколько очагов сливаются между собой и спаиваются с окружающими тканями. После размягчения и вскрытия узлов выходит густой гной, образующиеся язвы рубцуются.
При туберкулезной инфекции на коже могут образоваться глубокие плотные красно-фиолетовые узлы округлой формы. Они спаиваются между собой в конгломераты, размягчаются и абсцедируют. В результате инфильтраты покрываются язвами и свищами, заживают с образованием неровных втянутых рубцов. Преимущественная локализация скрофулодермы – боковые поверхности шеи, околоушная, над- и подключичные области, подмышечные впадины.
Из-за риска распространения инфекции большинство гнойных узлов на коже могут представлять серьезную опасность.
Пустулезный псориаз

Одной из атипичных форм псориаза является пустулезный. Он может возникать первично или на фоне других вариантов болезни. Сначала возникают отечные красные очаги, которые быстро распространяются по всему телу. Далее они покрываются диффузными пустулезными элементами, ссыхающимися в чешуйко-корки. Дерматоз имеет тяжелое течение, сопровождается лихорадкой и недомоганием, а при генерализации процесса может иметь летальный исход.
Глубокая трихофития
Гнойное воспаление наблюдается и при глубокой трихофитии – заболевании, при котором наблюдается грибковое поражение кожи и волосистой части головы. В первом случае появляется красная округлая бляшка, покрытая чешуйками. На ее отечной поверхности образуется множество пустул, покрывающихся корочками. Постепенно бляшка увеличивается в размерах, достигая 5 см в диаметре, а в течение нескольких недель разрешается, оставляя после себя пигментацию или участок атрофии.
На волосистой части головы образуются крупные инфильтрированные очаги, густо усеянные влажными желтыми корочками. После их снятия можно заметить, как гной выделяется из каждого фолликула в отдельности, хотя сначала создается впечатление о наличии одного сплошного абсцесса.
Почему появляются у детей?
У детей существуют особые причины появления гнойничковых образований на коже. Но учитывая то, что в дальнейшем к ним присоединяются и состояния, характерные для взрослых, приходится проводить более тщательную дифференциальную диагностику. От чего появляются высыпания в конкретном случае, определит лишь врач.
Мелкие белые прыщики у новорожденного
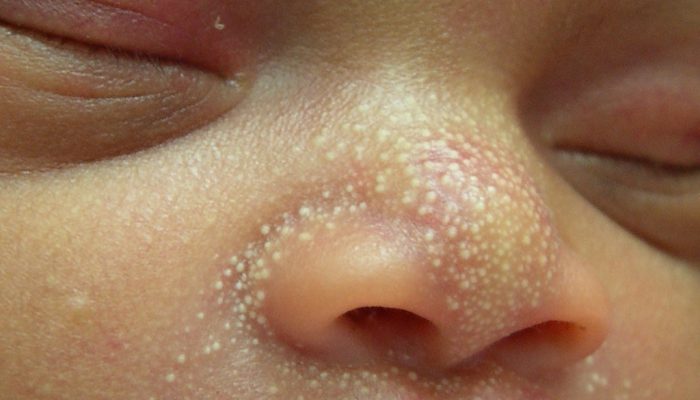
Одно из транзиторных состояний периода новорожденности – половой криз, связанный с действием эстрогенов матери. Он может проявляться возникновением маленьких белых точек на лице ребенка (лбу и щеках), которые называются милиумами. Такие прыщики проходят к концу второй недели жизни. Параллельно могут наблюдаться и другие симптомы полового криза:
- Мастопатия – увеличение и нагрубание молочных желез у девочек.
- Отечность наружных половых органов (в т. ч. водянка яичек).
- Микроменструация.
- Вульвовагинит.
Все эти признаки имеют временный характер и проходят после нормализации уровня гормонов в крови новорожденного. Но некоторые из них могут стать источником беспокойства и заставить обратиться к врачу за разъяснением происходящих изменений.
Маленькие белые точки на лице у ребенка в первые дни жизни – следствие полового (гормонального) криза, который проходит самостоятельно.
Высыпания при везикулопустулезе
Сыпь в виде пустул на теле новорожденного могут быть следствием инфекционного кожного заболевания, называемого везикулопустулезом (перипоритом, буллезным импетиго). В этом случае происходит поражение бактериями (обычно стафилококками) выносящих отделов потовых желез. Развитию болезни способствуют:
Первым симптомом становится розовая сыпь, которая быстро превращается сначала в пузырьки, заполненные прозрачным содержимым и окруженные венчиком покраснения. Они расположены на волосистой части головы, затылке и спине, в крупных складках, но распространяются и на другие участки. Через несколько дней содержимое везикул становится гнойным. Пустулы склонны самостоятельно вскрываться с образованием эрозий или покрываются корочкой.
Субъективного дискомфорта везикулопустулез обычно не приносит. При запоздалом или неадекватном лечении могут возникать гнойные осложнения – псевдофурункулы, абсцессы, флегмона. Глубокие воспалительные очаги заживают с образованием келоидных рубцов. При генерализации инфекции развиваются омфалит, пиелонефрит, пневмония, сепсис.
Гнойнички на теле из-за стрептодермии
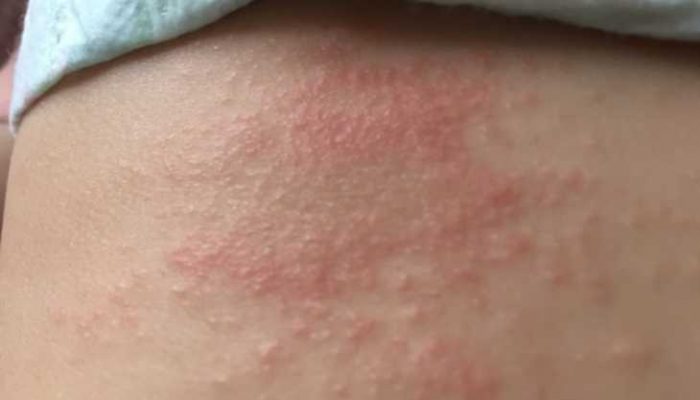
Одной из наиболее распространенных пиодермий у детей является стрептококковое импетиго. Развитию болезни способствуют зуд и расчесы (при ветрянке, чесотке, микроспории), мацерация кожи выделениями (из носа, уха), особенно часто она наблюдается при плохом уходе. Излюбленная локализация высыпаний – лицо, боковые поверхности конечностей и туловища. Заболевание заразно и быстро передается в детском коллективе.
Импетиго начинается с небольшого красного пятна, на котором быстро появляется пузырек (фликтена). Его содержимое быстро становится гнойным, а покрышка – дряблой. Фликтены склонны к периферическому росту и могут сливаться друг с другом, формируя кольцевидное импетиго. Элементы подсыхают с образованием тонких сероватых корочек. Заболевание продолжается около месяца.
Дополнительная диагностика
Иногда для выяснения причины гнойных прыщей достаточно лишь осмотра дерматолога, но во многих случаях приходится проводить дополнительные исследования. В диагностической программе могут присутствовать такие из них:
- Общий анализ крови (лейкоциты, СОЭ).
- Биохимические показатели (иммунограмма, гормональный спектр, глюкоза).
- Серологические тесты (выявление специфических антител).
- Исследование гнойного содержимого (микроскопия, посев).
По результатам лабораторных исследований удается выявить возбудителя и нарушения, поддерживающие его развитие. Чтобы получить максимум информации о заболевании и провоцирующих факторах, может потребоваться консультация иммунолога, эндокринолога, инфекциониста.
В ситуациях, когда клинических данных недостаточно, на помощь врачу приходят методы дополнительной диагностики.
Как лечить?
Любые прыщи на теле, особенно гнойные, нужно поскорее убрать. Но чтобы как можно быстрее избавиться от проблемы, стоит обратиться к врачу и выполнять все его предписания. Для каждого пациента составляется индивидуальный план, учитывающий характер патологии и особенности организма.
Традиционное лечение
Милиа на лице у новорожденных не требуют лечения, так как исчезают самостоятельно. Рекомендуют проводить обычные гигиенические процедуры, прокалывать и выдавливать белые прыщики нельзя. Удалять самостоятельно другие гнойнички на лице также запрещается, чтобы не спровоцировать распространение инфекции и развитие опасных осложнений.
Медикаментам отводят основную роль в лечении гнойных прыщей. С помощью препаратов удается убить возбудителя, снизить активность воспалительного процесса, очистить рану и ускорить заживление. В схемах наружной терапии могут присутствовать следующие препараты:
- Антисептики (салициловый спирт, бриллиантовый зеленый, перманганат калия, фукорцин, раствор йода).
- Антибактериальные (левомицетиновый спирт, эритромициновая мазь, Левомеколь, Диоксизоль, Гентаксан, Хлорофиллипт).
- Противогрибковые (Ламизил, Экзодерил, клотримазол).
Если при поверхностных пиодермиях этих средств бывает достаточно, то глубокие и распространенные процессы требуют системной терапии с применением антибиотиков (пенициллины, цефалоспорины, аминогликозиды), иммуномодуляторов (антистафилококковая плазма, гамма-глобулин), дезинтоксикационных средств. Микроспория требует назначения гризеофульвина, скрофулодерму лечат противотуберкулезными средствами.
В комплексном лечении рецидивирующих пиодермий используются физиотерапевтические методы – УФ-облучение, УВЧ, электро- и фонофорез, лазеротерапия. Большие гнойники вскрывают хирургическим путем, промывают антисептическими растворами и делают перевязки с антибактериальными мазями до полного заживления.
Народные средства

Нетрадиционная медицина предлагает массу способов лечения гнойничковых процессов на коже. Для избавления от воспалительных элементов можно воспользоваться следующими рецептами:
-
Листья шалфея, мяты, цветки ромашки (по 1 ст. л.) – залить 4 стаканами кипятка, настаивать 30 минут, применять для обработки угрей и фолликулитов.
Также рекомендуют делать ванны с добавлением калия перманганата, отваров цветков ромашки, травы чистотела или буквицы лекарственной, листьев грецкого ореха. Для повышения защитных сил организма предлагают принимать внутрь такие средства:
- Мед, сливочное масло, смалец, какао (по 100 г), сок алоэ (1 ст. л.) – принимать по 1 ст. л. в стакане молока 2 раза в сутки.
- Измельченные грецкие орехи (0,5 кг), мед (300 г), сок алоэ (100 мл) – употреблять по 1 ст. л. трижды в день за полчаса до еды.
- Плоды шиповника и малины, листья черной смородины и брусники (в равных пропорциях) – 1 ст. л. залить двумя стаканами кипятка и настоять в термосе в течение часа, добавить 2 ст. л. меда и принимать по ½ стакана дважды в сутки.
Намереваясь использовать средства народной медицины, следует учитывать отсутствие у них доказанной эффективности. Кроме того, на многие ингредиенты может возникнуть аллергия, что лишь усугубит состояние пациента.
Любые медикаменты и нетрадиционные средства можно принимать только после консультации лечащего врача. Самолечение категорически не рекомендуется.
Гнойные прыщи на коже могут появиться по различным причинам, среди которых есть и довольно серьезные состояния с риском осложнений. Только по результатам диагностики с участием врача можно сказать, что стало причиной высыпаний и как от них избавиться.
